16/07/2001
Nuestro cuerpo es un ecosistema en constante vigilancia, protegido por un ejército celular increíblemente sofisticado: el sistema inmunitario. Dentro de este ejército, los leucocitos o glóbulos blancos actúan como los soldados de primera línea. Pero, ¿cómo llegan estos soldados desde su cuartel general, el torrente sanguíneo, hasta el campo de batalla en un tejido infectado o dañado? La respuesta se encuentra en un proceso asombroso y perfectamente coreografiado conocido como extravasación leucocitaria. Este mecanismo permite a nuestras células inmunes atravesar las paredes de los vasos sanguíneos para acceder a prácticamente cualquier rincón del organismo donde se les necesite. Es una danza molecular de adhesión, activación y migración que resulta fundamental para nuestra supervivencia.
El Tráfico Celular: Patrullaje y Respuesta de Emergencia
El movimiento de los leucocitos, o tráfico leucocitario, sigue dos patrones principales. Por un lado, tenemos el tráfico en circunstancias normales, una especie de patrullaje constante. Linfocitos maduros circulan continuamente entre la sangre, los vasos linfáticos y los órganos linfoides como los ganglios y el bazo. Este fenómeno, llamado recirculación, aumenta las probabilidades de que un linfocito específico encuentre al antígeno para el cual está programado. Por otro lado, existe el tráfico de emergencia, que se activa ante una señal de alarma, como una infección bacteriana o una lesión tisular. En esta situación, el objetivo cambia drásticamente: ya no se trata de patrullar, sino de reclutar un gran número de leucocitos, especialmente neutrófilos y monocitos, en el punto exacto del problema. La extravasación es el mecanismo central de esta respuesta de emergencia.
Los Protagonistas Moleculares de la Extravasación
Para que un leucocito pueda detenerse en un flujo sanguíneo rápido y cruzar la barrera endotelial (la capa de células que recubre los vasos sanguíneos), se necesita la intervención coordinada de varias familias de moléculas. Estas actúan como señales de tráfico, anclas y guías GPS a nivel celular.
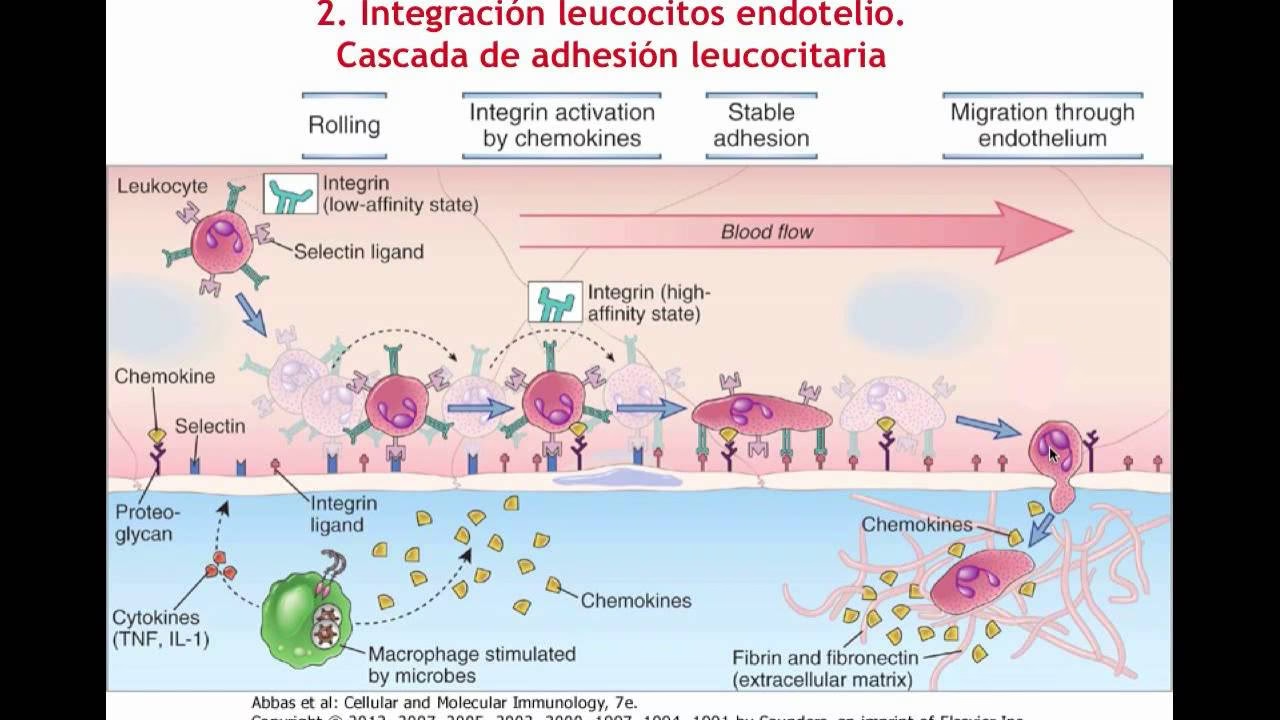
1. Selectinas: Los Frenos Iniciales
Las selectinas son las primeras en actuar. Son glucoproteínas que funcionan como moléculas de adhesión de baja afinidad. Cuando un tejido se inflama, las células endoteliales locales comienzan a expresar selectinas E y P en su superficie. Estas actúan como "badenes" moleculares que interactúan con carbohidratos presentes en la superficie de los leucocitos que pasan por allí. Esta interacción no es lo suficientemente fuerte para detener al leucocito por completo, pero sí para frenarlo significativamente, haciendo que comience a rodar lentamente sobre la pared del vaso sanguíneo. La L-selectina, presente en los leucocitos, también participa en este proceso de rodamiento y en la interacción entre diferentes leucocitos.
2. Quimiocinas: La Llamada a la Acción
Mientras el leucocito rueda, su superficie queda expuesta a otras señales. Las quimiocinas son pequeñas proteínas secretadas en el sitio de la inflamación que se adhieren a la superficie de las células endoteliales. Actúan como una señal de alarma química, creando un gradiente de concentración que indica la dirección del foco infeccioso. Cuando los receptores del leucocito que rueda se unen a estas quimiocinas, se desencadena una cascada de señalización dentro de la propia célula inmune. Esta señal interna es crucial para el siguiente paso: la activación.
3. Integrinas: El Anclaje Firme
La señalización inducida por las quimiocinas provoca un cambio drástico en otra familia de moléculas en la superficie del leucocito: las integrinas. Normalmente, las integrinas se encuentran en un estado de baja afinidad, como un ancla guardada. La activación "de dentro hacia afuera" las despliega, cambiando su conformación a un estado de alta afinidad. Ahora, estas integrinas activadas pueden unirse con gran fuerza a sus ligandos en la superficie de las células endoteliales, que pertenecen principalmente a la superfamilia de las inmunoglobulinas.

Las integrinas más relevantes en este proceso son:
- Integrinas β2 (como LFA-1 y Mac-1): Se expresan en granulocitos y monocitos y son fundamentales para la adhesión firme al endotelio.
- Integrinas β1 (como VLA-4): Su expresión aumenta tras la activación celular y son importantes para la adhesión y transmigración.
- Integrinas β7: Se expresan principalmente en linfocitos destinados a tejidos mucosos, como el intestino.
Esta unión de alta afinidad detiene por completo el rodamiento del leucocito, anclándolo firmemente a la pared del vaso sanguíneo.
4. Superfamilia de Inmunoglobulinas: Los Puntos de Anclaje
Las células endoteliales, al ser activadas por las señales de inflamación, aumentan la expresión de moléculas como ICAM-1 (Molécula de Adhesión Intercelular-1) y VCAM-1 (Molécula de Adhesión de Células Vasculares-1). Estas son los ligandos o puntos de anclaje para las integrinas activadas de los leucocitos. Otras moléculas de esta familia, como PECAM-1 y las proteínas JAM (Junctional Adhesion Molecule), son cruciales para el paso final.
Las Fases de la Extravasación: Un Proceso Secuencial
El viaje del leucocito desde la sangre al tejido se puede desglosar en una secuencia ordenada de eventos:
- Interacción inicial y Rodamiento (Rolling): El leucocito, que viaja a gran velocidad, es capturado y frenado por las selectinas del endotelio activado, comenzando a rodar sobre su superficie.
- Activación mediada por Quimiocinas: Durante el rodamiento, el leucocito detecta las quimiocinas, lo que activa sus integrinas.
- Adhesión Firme: Las integrinas activadas se unen fuertemente a las moléculas ICAM y VCAM en el endotelio, deteniendo por completo al leucocito.
- Migración Transendotelial (Diapédesis): Una vez anclado, el leucocito se aplana y se exprime activamente entre las uniones de las células endoteliales, atravesando la pared del vaso sanguíneo. Este paso final, conocido como diapédesis, es guiado por moléculas como PECAM-1.
- Migración en el Tejido (Quimiotaxis): Ya en el tejido, el leucocito no se detiene. Sigue el gradiente de concentración de quimiocinas hasta llegar al epicentro de la infección o la lesión para ejercer su función defensiva.
Tabla Comparativa de Moléculas de Adhesión
Para visualizar mejor a los actores de este proceso, la siguiente tabla resume sus características principales:
| Familia Molecular | Miembros Clave | Función Principal | Se Expresan en... |
|---|---|---|---|
| Selectinas | L-selectina, E-selectina, P-selectina | Captura inicial y rodamiento del leucocito. | Leucocitos y endotelio activado. |
| Integrinas | LFA-1, VLA-4, Mac-1 | Adhesión firme y estable al endotelio. | Superficie de los leucocitos. |
| Superfamilia de Igs | ICAM-1, VCAM-1, PECAM-1, JAMs | Ligandos para integrinas y facilitadores de la diapédesis. | Células endoteliales. |
| Quimiocinas | IL-8 (CXCL8), CCL2, CCL5 | Atracción química (quimiotaxis) y activación de integrinas. | Tejidos inflamados y superficie endotelial. |
Importancia Clínica: Cuando el Tráfico Falla
La precisión de este sistema es vital. La ausencia o disfunción de cualquiera de estas moléculas puede tener consecuencias patológicas graves. Un ejemplo claro es el Síndrome de Deficiencia de Adhesión Leucocitaria (LAD), un grupo de trastornos genéticos raros en los que los leucocitos no pueden expresar correctamente ciertas integrinas. Como resultado, aunque el cuerpo produce leucocitos, estos son incapaces de adherirse al endotelio y migrar a los sitios de infección. Los pacientes con LAD sufren infecciones bacterianas recurrentes y graves, ya que su "ejército" celular no puede llegar al campo de batalla. Esto subraya la importancia crítica de cada paso en el proceso de extravasación.

Preguntas Frecuentes (FAQ)
¿Qué es exactamente la extravasación leucocitaria?
Es el proceso mediante el cual los leucocitos (glóbulos blancos) salen del torrente sanguíneo atravesando la pared de los vasos sanguíneos para dirigirse a los tejidos del cuerpo, especialmente a zonas donde hay una infección o inflamación.
¿Todas las células blancas de la sangre hacen esto?
Sí, la mayoría de los leucocitos, incluyendo neutrófilos, monocitos y linfocitos, realizan la extravasación. Sin embargo, el tipo de célula que migra, así como las moléculas específicas que utilizan, pueden variar dependiendo del tipo de inflamación (aguda o crónica) y la localización del tejido.
¿Qué activa este proceso?
El proceso se inicia por señales de peligro emitidas desde un tejido dañado o infectado. Estas señales, como las citocinas (TNF-α, IL-1), activan las células endoteliales que recubren los vasos sanguíneos cercanos, haciendo que expresen las moléculas de adhesión y quimiocinas necesarias para reclutar a los leucocitos.

¿Qué pasaría si la extravasación no funcionara correctamente?
Si la extravasación falla, la respuesta inmunitaria se ve gravemente comprometida. El cuerpo sería incapaz de combatir eficazmente las infecciones, ya que los leucocitos no podrían llegar a los sitios donde se necesitan. Esto puede llevar a inmunodeficiencias severas, como en el caso del síndrome de deficiencia de adhesión leucocitaria (LAD).
En conclusión, la extravasación leucocitaria es mucho más que un simple movimiento celular. Es una sinfonía molecular compleja y finamente regulada que representa una de las estrategias de defensa más fundamentales de nuestro organismo. Comprender este proceso no solo nos maravilla ante la elegancia de la biología, sino que también abre puertas para el desarrollo de nuevas terapias para controlar la inflamación excesiva o para potenciar la respuesta inmune cuando esta es deficiente.
Si quieres conocer otros artículos parecidos a Extravasación Leucocitaria: Defensa en Acción puedes visitar la categoría Ecología.
