26/01/2002
Cada año, millones de personas, especialmente mujeres, sufren infecciones del tracto urinario (ITU). El culpable más común, en más del 70% de los casos, es una bacteria bien conocida: Escherichia coli. Lo que parece un problema de salud personal y aislado, tratado con un simple curso de antibióticos, es en realidad el punto de partida de un viaje invisible con consecuencias ecológicas profundas. Este artículo explora la historia no contada de las ITU: cómo el tratamiento de esta afección común contribuye a uno de los desafíos ambientales más urgentes de nuestro tiempo, la resistencia antimicrobiana en el medio ambiente.

Escherichia coli: Un Bioindicador de Doble Filo
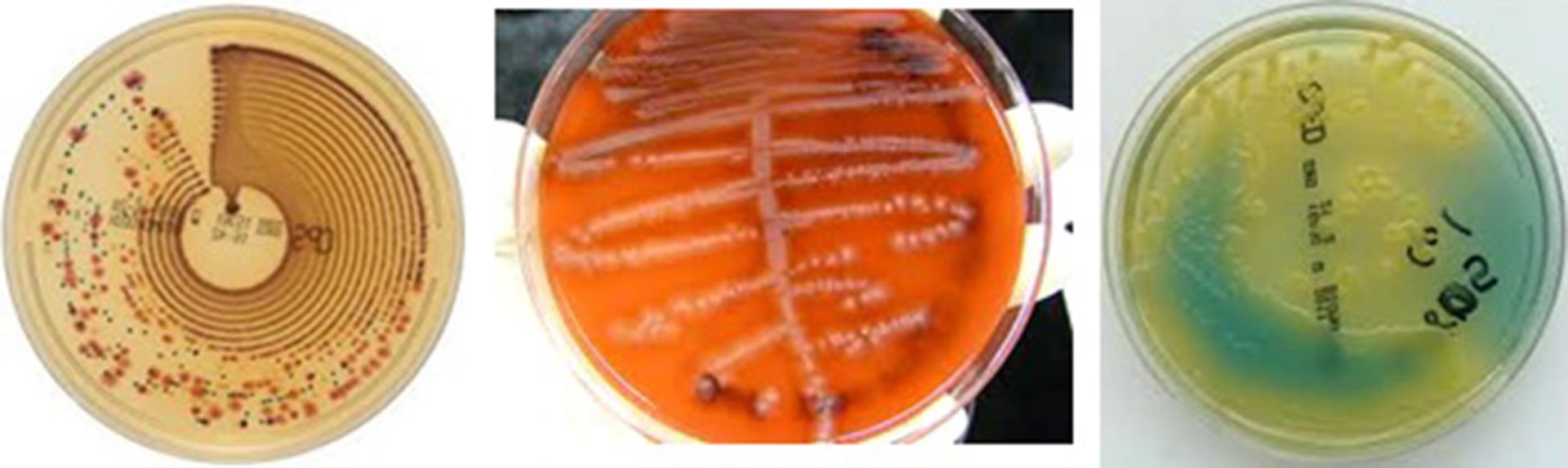
Escherichia coli (E. coli) es una bacteria que habita naturalmente en el intestino de humanos y animales de sangre caliente. La mayoría de las cepas son inofensivas e incluso beneficiosas, pero algunas, conocidas como uropatógenas, poseen factores de virulencia especiales que les permiten colonizar el tracto urinario y causar infecciones. Como demuestran estudios en todo el mundo, desde Ecuador hasta España, E. coli es la reina indiscutible de las ITU, seguida de lejos por otros microorganismos como Klebsiella spp. y Proteus spp.
Sin embargo, en el mundo del ecologismo, E. coli tiene otro papel fundamental: es el principal indicador de contaminación fecal en el agua. Cuando los análisis de agua de una playa, un río o un lago revelan altos niveles de E. coli, es una señal de alarma que indica que el agua ha estado en contacto con heces, y con ello, con una posible sopa de otros patógenos peligrosos. Por lo tanto, esta bacteria nos conecta directamente: nuestra salud interna (una infección) está ligada a la salud externa de nuestros ecosistemas (la calidad del agua).
El Ciclo de la Resistencia: Del Paciente al Ecosistema
El problema se agrava cuando introducimos los antibióticos en la ecuación. El tratamiento de las ITU se ha complicado enormemente debido al aumento de la resistencia bacteriana. Estudios clínicos revelan que E. coli muestra tasas de resistencia alarmantemente altas a antibióticos comunes como el Trimetropin-sulfametoxazol (con resistencias superiores al 70% en algunas regiones) y las fluoroquinolonas. Esto obliga a los médicos a usar antibióticos de espectro más amplio o de última línea como la fosfomicina o la nitrofurantoína.
Pero, ¿qué sucede después de que tomamos el medicamento? Aquí comienza el ciclo ambiental:
- Excreción: El cuerpo humano no metaboliza completamente los antibióticos. Una porción significativa (entre el 30% y el 90%, dependiendo del fármaco) se excreta sin cambios a través de la orina y las heces.
- Viaje por el Drenaje: Junto con los restos de antibióticos, también excretamos miles de millones de bacterias, incluidas aquellas que han sobrevivido al tratamiento y, por lo tanto, son resistentes. Todo esto viaja por el sistema de alcantarillado.
- Llegada a las Plantas de Tratamiento: El destino es la planta de tratamiento de aguas residuales (PTAR) local. Estas instalaciones son cruciales para la salud pública, pero no son perfectas.
Las Plantas de Tratamiento: ¿Filtro Eficaz o Caldo de Cultivo?
Las PTAR están diseñadas para eliminar sólidos, materia orgánica y algunos patógenos, pero no fueron concebidas para eliminar microcontaminantes farmacéuticos como los antibióticos. Estos compuestos pueden pasar a través de los filtros y ser descargados directamente en ríos y mares. Peor aún, las condiciones dentro de una PTAR, con una alta densidad de diversas bacterias y la presencia de antibióticos a niveles bajos (subletales), crean un ambiente ideal para la transferencia horizontal de genes. Este es un proceso por el cual las bacterias pueden intercambiarse material genético, como si se pasaran notas en clase. Una bacteria resistente puede "enseñar" a otra, incluso de una especie diferente, a serlo también. Esto convierte a las plantas de tratamiento en verdaderos "puntos calientes" para la evolución y diseminación de la resistencia, una forma de contaminación genética.
Tabla Comparativa: Impacto de la Resistencia a Antibióticos
| Aspecto | Impacto en la Salud Humana | Impacto en el Medio Ambiente |
|---|---|---|
| Causas Principales | Sobreprescripción y mal uso de antibióticos en medicina y veterinaria. | Vertido de aguas residuales no tratadas o tratadas inadecuadamente (urbanas, hospitalarias, granjas). |
| Consecuencias Directas | Fracaso de tratamientos, aumento de la mortalidad, infecciones más largas y costosas. | Alteración de microbiomas naturales (suelo, agua), creación de reservorios de genes de resistencia. |
| Efecto a Largo Plazo | Era post-antibiótica donde cirugías comunes y quimioterapias se vuelven de alto riesgo. | Disminución de la biodiversidad microbiana, afectación de ciclos biogeoquímicos (ej. ciclo del nitrógeno). |
| Soluciones Propuestas | Uso racional y prudente de antibióticos, desarrollo de nuevas terapias (fagos, probióticos). | Mejora de las tecnologías de tratamiento de aguas, gestión de residuos farmacéuticos. |
Un Planeta Enfermo: Las Consecuencias Ecológicas
La liberación continua de antibióticos y bacterias resistentes en el medio ambiente tiene efectos en cascada. Las comunidades microbianas naturales, que son la base de la salud de los ecosistemas, se ven alteradas. Las bacterias del suelo y el agua, esenciales para la descomposición de la materia orgánica y el ciclado de nutrientes, pueden ser eliminadas o, por el contrario, adquirir genes de resistencia. Esto crea un vasto reservorio ambiental de resistencia. Una bacteria inofensiva del suelo podría adquirir un gen de resistencia de una E. coli de origen humano y, eventualmente, transferirlo a otro patógeno que pueda afectar a humanos o animales en el futuro. Es un círculo vicioso que conecta nuestra medicina con la ecología microbiana global.
Hacia un Enfoque "Una Sola Salud" (One Health)
La crisis de la resistencia antimicrobiana no puede ser resuelta únicamente desde los hospitales o las farmacias. Requiere un enfoque integrado conocido como Una Sola Salud, que reconoce la interconexión fundamental entre la salud de las personas, los animales y los ecosistemas. Para abordar el problema desde su raíz, debemos actuar en múltiples frentes:
- Reducir el consumo: Fomentar un uso responsable de los antibióticos tanto en la salud humana como en la ganadería, donde a menudo se utilizan de forma masiva como promotores del crecimiento.
- Mejorar el saneamiento: Invertir en tecnologías avanzadas de tratamiento de aguas residuales que puedan eliminar eficazmente los productos farmacéuticos y los genes de resistencia.
- Gestión de residuos: Educar a la población para que nunca deseche los medicamentos sobrantes por el inodoro o el lavabo. Deben ser llevados a puntos de recogida específicos.
- Investigar alternativas: Promover la investigación en terapias alternativas, como el uso de probióticos para prevenir las ITU recurrentes, lo que reduciría la necesidad de antibióticos.
La próxima vez que pensemos en una infección urinaria, recordemos que la solución no termina al tomar la última pastilla. La verdadera solución implica una mayor conciencia de nuestro impacto ambiental y un compromiso colectivo para proteger la eficacia de estos medicamentos milagrosos para las generaciones futuras y para la salud de todo el planeta.
Preguntas Frecuentes (FAQ)
- ¿Cómo llega un antibiótico que tomo para una infección al medio ambiente?
- Una parte importante del antibiótico no es procesada por tu cuerpo y se elimina a través de la orina. Este residuo viaja por el alcantarillado hasta las plantas de tratamiento de agua, que no siempre pueden eliminarlo por completo, por lo que acaba en ríos y mares.
- ¿Las bacterias resistentes en un río pueden afectarme?
- Directamente, el riesgo es bajo si no se ingiere el agua. Sin embargo, el peligro real es que estas bacterias pueden transferir sus genes de resistencia a otras bacterias, incluidas algunas que sí pueden causar enfermedades en humanos. Crean un reservorio de resistencia en la naturaleza.
- ¿Qué es el enfoque "Una Sola Salud"?
- Es un concepto que reconoce que la salud humana, la salud animal y la salud del medio ambiente están intrínsecamente conectadas. Para resolver problemas complejos como la resistencia a los antibióticos, se deben abordar los tres ámbitos de forma coordinada.
- ¿Tirar los medicamentos sobrantes por el inodoro es un problema?
- Sí, es un problema muy grave. Es una forma directa de verter altas concentraciones de fármacos en el sistema de agua, contribuyendo masivamente a la contaminación farmacéutica y al desarrollo de superbacterias. Llévalos siempre a un punto de recogida de medicamentos.
Si quieres conocer otros artículos parecidos a Resistencia a Antibióticos: del Cuerpo al Ecosistema puedes visitar la categoría Contaminación.