18/09/2004
El autoclave es una pieza de equipo fundamental en cualquier laboratorio, centro médico o industria que requiera un ambiente estéril. Su capacidad para eliminar patógenos, virus, bacterias y cualquier forma de vida biológica mediante vapor a alta presión y temperatura lo convierte en un baluarte de la seguridad y la precisión. Desde la esterilización de instrumental quirúrgico hasta la preparación de medios de cultivo en biotecnología, su función es insustituible. Sin embargo, esta poderosa herramienta no está exenta de fallos, y un mal uso puede tener consecuencias que van desde la invalidación de un experimento hasta la creación de un grave riesgo para la salud y el medio ambiente. Comprender las fallas más comunes y las tecnologías para mitigarlas es esencial para cualquier profesional que opere estos equipos.
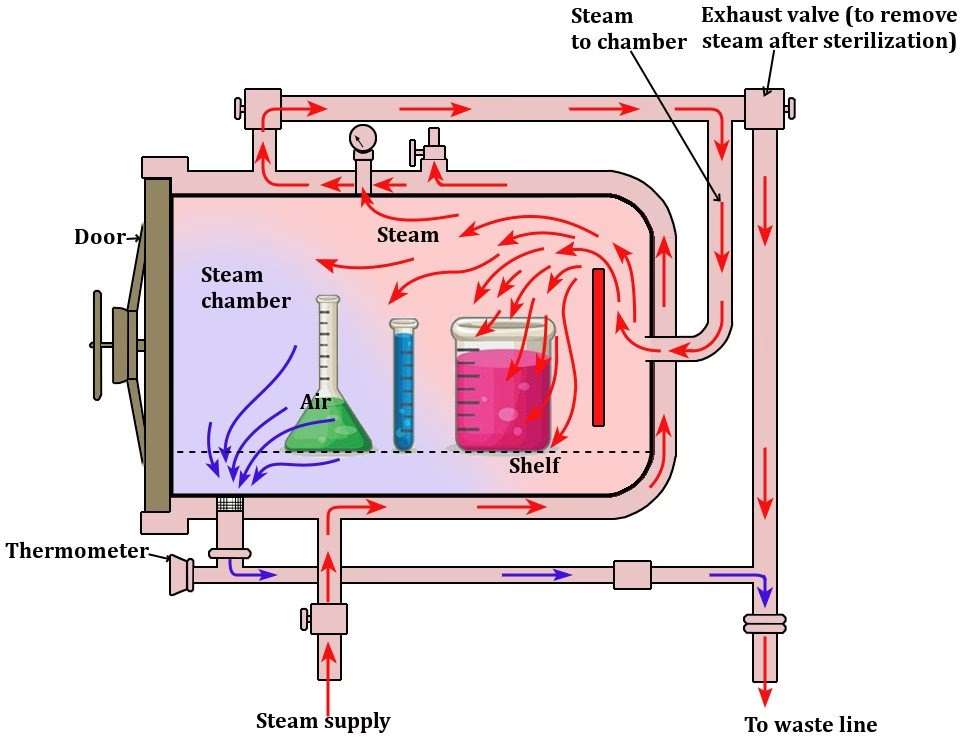
- Errores Frecuentes que Invalidan la Esterilización
- Más Allá de la Cámara: La Importancia Crítica de la Filtración de Aire
- Tecnología de Vanguardia: ¿Cómo Funciona un Sistema de Filtración?
- Preguntas Frecuentes (FAQ)
- ¿Qué es un autoclave y para qué se utiliza principalmente?
- ¿Por qué mi carga sale húmeda del autoclave?
- ¿Es realmente necesario filtrar el aire que sale del autoclave?
- ¿Cómo sé si el vacío de mi autoclave funciona correctamente?
- ¿Un filtro de 0.2 μm puede detener virus más pequeños como el SARS-CoV-2?
Errores Frecuentes que Invalidan la Esterilización
Lograr una esterilización completa y fiable no es tan simple como presionar un botón. Existen múltiples variables que pueden comprometer la eficacia del ciclo, transformando un proceso de seguridad en una falsa sensación de protección. A continuación, desglosamos los cuatro motivos más comunes de fallas en el uso del autoclave.
1. La Elección del Ciclo Incorrecto
No todos los materiales son iguales, y por lo tanto, no todos pueden ser esterilizados de la misma manera. Los autoclaves modernos ofrecen diferentes ciclos (de gravedad, de prevacío, para líquidos, etc.) diseñados específicamente para distintos tipos de cargas. Utilizar un ciclo de gravedad, que desplaza el aire lentamente hacia abajo, para una carga porosa como textiles o instrumentos con lúmenes complejos, es una receta para el desastre. El aire atrapado en los recovecos puede crear bolsas frías donde el vapor no penetra, dejando áreas sin esterilizar. Es crucial conocer la naturaleza de la carga y seleccionar el ciclo que el fabricante recomienda para garantizar que el vapor saturado alcance cada milímetro cuadrado del material.
2. Una Carga Inadecuada: El Orden Importa
La forma en que se carga el autoclave es tan importante como el ciclo seleccionado. Una cámara sobrecargada impide la correcta circulación del vapor. Los paquetes deben colocarse de manera que no se toquen entre sí ni con las paredes de la cámara, permitiendo que el vapor fluya libremente. Los instrumentos pequeños deben ir en bolsas o envolturas adecuadas que permitan la penetración del vapor pero mantengan la esterilidad post-ciclo. Si estas envolturas se colocan incorrectamente o se usan materiales inadecuados, pueden actuar como una barrera. Seguir siempre las directrices del fabricante sobre la capacidad máxima y la disposición de la carga es un paso no negociable hacia el éxito.
3. Vapor de Mala Calidad: El Enemigo Húmedo
Al finalizar un ciclo, la carga debe salir seca o con una mínima humedad residual. Si los paquetes salen visiblemente mojados o empapados, es una señal de alerta de un problema con la calidad del vapor. El "vapor húmedo" se produce cuando el contenido de agua es demasiado alto, o por el contrario, el vapor se ha sobrecalentado y ha perdido su humedad. Un vapor ideal para la esterilización debe tener una calidad de aproximadamente el 97% (3% de agua líquida). El vapor demasiado húmedo no transfiere el calor de manera eficiente y deja la carga mojada, lo que puede comprometer la barrera estéril del empaque. El vapor sobrecalentado se comporta como aire caliente y no tiene la capacidad de condensación necesaria para liberar la energía letal que mata a los microorganismos. Monitorear la calidad del vapor es fundamental para la eficacia del proceso.
4. Falla del Vacío: Cuando el Aire se Convierte en Barrera
Para cargas complejas, porosas o huecas, los ciclos de prevacío son esenciales. Estos ciclos utilizan una bomba para eliminar el aire de la cámara y de la carga antes de introducir el vapor. Si este sistema de vacío falla, el aire residual impedirá la penetración del vapor, resultando en una esterilización incompleta. La prueba de Bowie-Dick es el estándar de oro para verificar la eficacia de la eliminación de aire en autoclaves de prevacío. Esta prueba diaria o semanal, según el protocolo del centro, asegura que el equipo está funcionando correctamente y que el vapor puede llegar a las áreas más difíciles de alcanzar.
Más Allá de la Cámara: La Importancia Crítica de la Filtración de Aire
Garantizar que los materiales dentro del autoclave estén estériles es solo la mitad de la batalla. ¿Qué sucede con lo que sale del equipo durante el proceso? Durante la fase de calentamiento y los ciclos de vacío, el aire del interior de la cámara es desplazado y expulsado al exterior. Si la carga contiene microorganismos patógenos, como virus, bacterias o priones, este aire expulsado puede contener aerosoles peligrosos. Este riesgo se ha vuelto especialmente relevante en el contexto de pandemias como la del COVID-19, donde la contención de agentes biológicos es de máxima prioridad. Liberar estos patógenos al ambiente del laboratorio no solo pone en riesgo al personal, sino que también puede contaminar el entorno, comprometiendo la seguridad de todo el edificio.
Tecnología de Vanguardia: ¿Cómo Funciona un Sistema de Filtración?
Para mitigar este riesgo, los autoclaves modernos, especialmente los utilizados en laboratorios de bioseguridad, están equipados con sistemas de filtración del aire de extracción. Estos sistemas son una barrera de ingeniería diseñada para capturar y neutralizar cualquier contaminante antes de que sea liberado.
El corazón de este sistema es un filtro de aire estéril, típicamente una membrana de PTFE con un tamaño de poro de 0.2 μm, alojado en una carcasa resistente. El proceso es ingenioso y seguro:
- Filtración: Todo el aire desplazado de la cámara es forzado a pasar a través de este filtro. La membrana retiene físicamente los microorganismos, impidiendo su escape.
- Esterilización en línea: El filtro y su carcasa están diseñados para ser esterilizados "en línea" durante el mismo ciclo del autoclave. Esto significa que los microorganismos atrapados en el filtro son inactivados por el calor y el vapor, dejando el filtro estéril para el siguiente ciclo.
- Monitoreo de Temperatura: Para garantizar que el filtro alcance la temperatura letal, se integra un sensor de temperatura de alta precisión, como un PT-100. Este sensor vigila constantemente la temperatura dentro de la carcasa del filtro. Si no se alcanza la temperatura requerida durante el tiempo estipulado, el sistema entra en modo de fallo, impidiendo la finalización del ciclo y la liberación de aire potencialmente contaminado.
- Gestión del Condensado: El condensado que se forma durante el ciclo, que también podría estar contaminado, se retiene dentro de la cámara presurizada y se esteriliza junto con la carga, asegurando que ningún líquido peligroso sea drenado prematuramente.
Tabla Comparativa: Seguridad del Proceso
| Característica | Autoclave Estándar (Sin Filtración) | Autoclave con Filtración de Aire |
|---|---|---|
| Seguridad del Operador | Riesgo de exposición a aerosoles patógenos durante la purga de aire. | Alta protección. Los aerosoles son capturados y neutralizados antes de su liberación. |
| Riesgo Ambiental | Potencial liberación de microorganismos al sistema de ventilación o al laboratorio. | Contención completa. Se evita la contaminación ambiental. |
| Proceso Validable | La validación se centra solo en la esterilidad de la carga. | El proceso es completamente validable, incluyendo la seguridad de la descarga de aire. |
| Aplicación | Apto para materiales no infecciosos o de bajo riesgo. | Esencial para laboratorios biológicos (BSL-2, BSL-3), médicos y farmacéuticos. |
Preguntas Frecuentes (FAQ)
¿Qué es un autoclave y para qué se utiliza principalmente?
Un autoclave es un recipiente a presión que utiliza vapor de agua a alta temperatura (generalmente 121°C o 134°C) para esterilizar equipos y suministros. Su uso principal es en entornos médicos y de laboratorio para destruir todas las formas de vida microbiana, incluyendo esporas, garantizando que los materiales sean completamente estériles.
¿Por qué mi carga sale húmeda del autoclave?
Una carga húmeda, o "wet pack", suele ser indicativo de un problema. Las causas más comunes incluyen una carga demasiado densa que impide el secado, una mala calidad del vapor (demasiado contenido de agua), o un mal funcionamiento de la fase de secado del autoclave. Es un problema serio, ya que la humedad puede comprometer la barrera estéril del empaque.
¿Es realmente necesario filtrar el aire que sale del autoclave?
Sí, es absolutamente crucial cuando se esterilizan materiales potencialmente infecciosos o desechos biológicos. La filtración del aire de extracción previene la liberación de patógenos en forma de aerosoles al ambiente del laboratorio, protegiendo así la salud del personal y evitando la contaminación ambiental. Es una medida de bioseguridad indispensable.
¿Cómo sé si el vacío de mi autoclave funciona correctamente?
La prueba más fiable y estandarizada es la prueba de Bowie-Dick. Consiste en una hoja de prueba química que cambia de color de manera uniforme si el aire se ha eliminado correctamente y el vapor ha penetrado de forma homogénea. Debe realizarse regularmente en autoclaves con ciclos de prevacío para asegurar su correcto funcionamiento.
¿Un filtro de 0.2 μm puede detener virus más pequeños como el SARS-CoV-2?
Sí. Aunque una partícula de virus individual puede ser más pequeña que 0.2 μm (el SARS-CoV-2 mide aprox. 0.16 µm), en la práctica los virus no viajan solos. Son transportados en gotas de aerosol mucho más grandes, que son capturadas eficientemente por el filtro. Además, cualquier partícula que quede atrapada en el filtro es posteriormente inactivada por el calor del ciclo de esterilización, lo que proporciona una doble capa de seguridad.
En conclusión, el manejo adecuado de un autoclave es una ciencia precisa que requiere atención al detalle y un profundo conocimiento del equipo y del proceso. Desde la correcta selección del ciclo y la carga hasta el mantenimiento de la calidad del vapor, cada paso es vital para asegurar la esterilidad del material. Sin embargo, la responsabilidad no termina en la puerta de la cámara. La implementación de tecnologías como la filtración del aire de extracción eleva el estándar de seguridad, protegiendo a los operadores y al medio ambiente de riesgos invisibles pero muy reales. Invertir en un proceso de esterilización seguro y validable no es un gasto, sino una inversión fundamental en la salud, la ciencia y la seguridad de todos.
Si quieres conocer otros artículos parecidos a Autoclave: Guía de Uso Seguro y Eficaz puedes visitar la categoría Ecología.
