20/09/2006
En el vasto y complejo tapiz de nuestro planeta, la salud humana está intrínsecamente ligada a la salud de los ecosistemas. A menudo, las enfermedades que más nos afectan no surgen de la nada, sino que son el resultado de desequilibrios ecológicos, interacciones complejas entre especies y condiciones socioeconómicas precarias. Un ejemplo paradigmático de esta interconexión es la leishmaniasis, una enfermedad que, aunque causada por un parásito microscópico, tiene sus raíces profundas en el ambiente que nos rodea. Es una dolencia silenciosa que afecta a millones en regiones tropicales y subtropicales, recordándonos que somos parte de una red biológica mucho más grande y delicada de lo que solemos admitir.
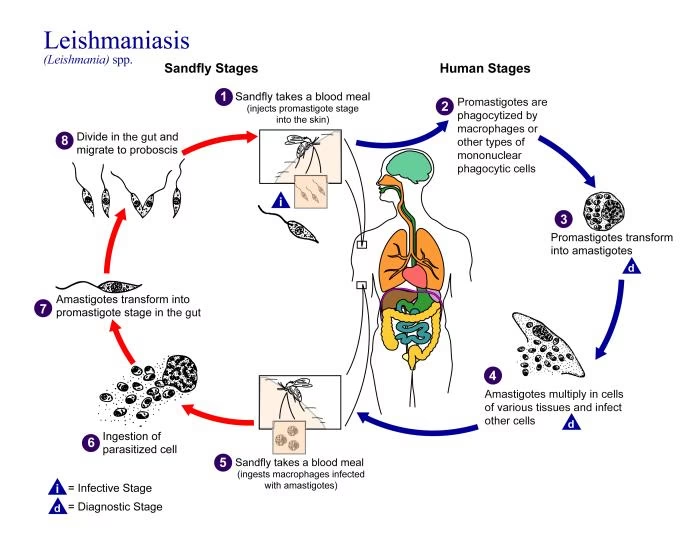
¿Qué es la Leishmaniasis y por qué es un Problema Eco-epidemiológico?
La leishmaniasis es un conjunto de enfermedades consideradas zoonóticas, lo que significa que pueden transmitirse de animales a humanos. Son causadas por más de 20 especies de protozoos del género Leishmania. Sin embargo, el parásito no puede viajar por sí solo; necesita un transportador. Este rol lo cumplen pequeños insectos dípteros conocidos como flebótomos, específicamente las hembras de la subfamilia Phlebotominae. En diversas regiones de las Américas, estos insectos reciben nombres populares como “chiclera”, “asa branca”, “palomilla” o “mosquito palha”.
El término “eco-epidemiológico” es clave para entender esta enfermedad. No se trata solo de un agente patógeno y un huésped. La leishmaniasis prospera donde se cruzan una serie de factores:
- Ecológicos: La presencia del parásito, de los animales que actúan como reservorios (como perros, roedores y otros mamíferos) y de los insectos vectores.
- Ambientales: El clima (temperatura, humedad), la deforestación, la urbanización descontrolada y los cambios en el uso del suelo pueden alterar los hábitats de los vectores y reservorios, acercándolos a las poblaciones humanas.
- Sociales: La pobreza, las malas condiciones de vivienda, la desnutrición y la falta de acceso a servicios de salud aumentan la vulnerabilidad de las personas y facilitan la propagación de la enfermedad.
Esta enfermedad es un problema de salud pública significativo en cuatro grandes regiones del mundo: las Américas, África Oriental, África del Norte y Asia. Su presencia es un claro indicador de inequidad y vulnerabilidad ambiental.
Las Tres Caras de la Enfermedad: Manifestaciones Clínicas
El parásito Leishmania, una vez inoculado en el cuerpo humano a través de la picadura del flebótomo, puede causar diferentes cuadros clínicos. La manifestación de la enfermedad depende tanto de la especie del parásito como de la respuesta inmunitaria del individuo. Se clasifican principalmente en tres formas.
Leishmaniasis Cutánea (LC)
Es la forma más común de la enfermedad. Se manifiesta a través de lesiones en la piel, principalmente úlceras que pueden aparecer semanas o meses después de la picadura. Estas úlceras suelen ser indoloras al principio, pero pueden crecer, cambiar de aspecto y sobreinfectarse con bacterias. Aunque no es mortal, la leishmaniasis cutánea deja cicatrices permanentes que pueden causar desfiguración y estigmatización social, afectando profundamente la calidad de vida de quienes la padecen.
Leishmaniasis Mucosa o Mucocutánea (LMC)
Esta es una forma más grave y destructiva. Generalmente, ocurre como una secuela de la forma cutánea, a veces años después de que la lesión original en la piel ha sanado. El parásito migra a las mucosas de la nariz, la boca y la garganta, causando una inflamación crónica que destruye progresivamente los tejidos. Si no se trata a tiempo, puede llevar a la destrucción parcial o total del tabique nasal y el paladar, causando desfiguración severa, dificultad para respirar, tragar y hablar.
Leishmaniasis Visceral (LV): El Enemigo Interno
Esta es la forma más grave de la enfermedad y es la que responde directamente a la pregunta inicial. Conocida también como “kala-azar”, es sistémica, lo que significa que afecta a órganos internos vitales. Si no se diagnostica y trata a tiempo, es fatal en más del 90% de los casos.
Las manifestaciones clínicas de la leishmaniasis visceral son el resultado de la diseminación del parásito por todo el cuerpo, afectando principalmente al bazo, el hígado y la médula ósea. Los síntomas clave incluyen:
- Fiebre prolongada e irregular: Episodios febriles que pueden durar semanas o meses, con picos dobles o triples durante el día.
- Pérdida de peso significativa: Un adelgazamiento progresivo y severo, a menudo denominado caquexia.
- Hepatoesplenomegalia: Es uno de los signos más característicos. Se refiere al agrandamiento masivo del bazo (esplenomegalia) y del hígado (hepatomegalia). El abdomen se distiende visiblemente debido al tamaño de estos órganos.
- Anemia: La invasión de la médula ósea por el parásito suprime la producción de glóbulos rojos, llevando a una anemia severa que causa palidez extrema, debilidad y fatiga.
- Pancitopenia: Además de la anemia, también hay una disminución de glóbulos blancos (leucopenia), lo que debilita el sistema inmune y aumenta el riesgo de otras infecciones, y de plaquetas (trombocitopenia), que puede causar hemorragias.
- Hipergammaglobulinemia: Un aumento anormal de anticuerpos en la sangre, que es una respuesta del sistema inmune pero que no logra controlar la infección.
El paciente con leishmaniasis visceral avanzada presenta un cuadro clínico muy característico: está debilitado, pálido, con el abdomen abultado y sufre de fiebres recurrentes. Sin tratamiento, la muerte suele ocurrir por complicaciones como hemorragias masivas o infecciones secundarias.
Tabla Comparativa de las Formas de Leishmaniasis
| Característica | Leishmaniasis Cutánea (LC) | Leishmaniasis Mucocutánea (LMC) | Leishmaniasis Visceral (LV) |
|---|---|---|---|
| Zona Afectada | Piel (zonas expuestas a picaduras) | Membranas mucosas (nariz, boca, garganta) | Órganos internos (bazo, hígado, médula ósea) |
| Síntomas Principales | Úlceras cutáneas que no sanan | Destrucción de tejido, hemorragias nasales, dificultad para respirar | Fiebre prolongada, pérdida de peso, hepatoesplenomegalia, anemia |
| Gravedad / Consecuencias | No mortal, pero deja cicatrices permanentes y estigma social | Grave, causa desfiguración y discapacidad severa | Muy grave, fatal en más del 90% de los casos si no se trata |
Prevención: Un Enfoque Integral de Salud y Ambiente
Combatir la leishmaniasis requiere más que medicamentos. La prevención es fundamental y debe abordar el complejo ciclo de transmisión. Las estrategias incluyen:
- Control del Vector: Reducir la población de flebótomos mediante el manejo ambiental (limpieza de patios, eliminación de materia orgánica en descomposición), el uso de insecticidas de acción residual en las viviendas y el uso de mosquiteros impregnados con insecticida.
- Protección Personal: Evitar la exposición durante las horas de mayor actividad del insecto (atardecer y noche), usar ropa que cubra la mayor parte del cuerpo y aplicar repelentes en la piel expuesta.
- Control de Reservorios: En zonas urbanas, el perro es el principal reservorio de la leishmaniasis visceral. El diagnóstico y tratamiento de perros infectados, el uso de collares repelentes y una tenencia responsable de mascotas son cruciales.
- Educación y Participación Comunitaria: Informar a la población sobre la enfermedad, sus formas de transmisión y las medidas de prevención es vital para que las comunidades se involucren activamente en el control.
Preguntas Frecuentes (FAQ)
¿La leishmaniasis se contagia directamente de una persona a otra?
No. La transmisión de persona a persona es extremadamente rara. La enfermedad se transmite casi exclusivamente a través de la picadura del insecto vector infectado.
¿Existe una vacuna contra la leishmaniasis?
Actualmente no existe una vacuna para humanos ampliamente disponible. La investigación está en curso, pero la prevención sigue basándose en el control del vector y la protección contra las picaduras.
¿Si tengo una úlcera en la piel, podría desarrollar la forma visceral?
Depende de la especie de Leishmania. Las especies que causan la leishmaniasis cutánea en el Nuevo Mundo son generalmente diferentes de las que causan la leishmaniasis visceral. Sin embargo, es fundamental buscar un diagnóstico médico para identificar la causa de cualquier lesión cutánea que no sane.
¿Qué relación tiene la leishmaniasis con el cambio climático?
El cambio climático puede expandir el hábitat de los flebótomos. Aumentos en la temperatura y cambios en los patrones de lluvia pueden permitir que el insecto sobreviva en altitudes y latitudes donde antes no podía, introduciendo la enfermedad en nuevas áreas.
En conclusión, la leishmaniasis es un claro recordatorio de que nuestra salud está indisolublemente unida al equilibrio de nuestro entorno. Es una enfermedad de la pobreza, del cambio ambiental y de la desigualdad. Abordarla eficazmente exige un enfoque de “Una Sola Salud” (One Health), que reconozca la interdependencia de la salud humana, la salud animal y la salud de los ecosistemas. Proteger nuestros bosques, mejorar las condiciones de vida y fortalecer los sistemas de salud pública no son solo metas de desarrollo, sino también las herramientas más poderosas que tenemos para combatir enfermedades como esta.
Si quieres conocer otros artículos parecidos a Leishmaniasis: La Enfermedad y su Vínculo Ambiental puedes visitar la categoría Ecología.
