20/06/2015
El Staphylococcus aureus, comúnmente conocido como estafilococo, es una bacteria que reside de forma natural en la piel y las fosas nasales de muchas personas sanas sin causar ningún problema. Sin embargo, este microorganismo oportunista puede convertirse en un enemigo formidable si encuentra una vía de entrada al organismo, como un corte o una herida. Una vez dentro, puede provocar desde infecciones cutáneas leves hasta enfermedades sistémicas que ponen en grave riesgo la vida. Entender cómo se detecta esta bacteria, cuáles son sus riesgos y cómo se propaga es fundamental para proteger nuestra salud y la de quienes nos rodean. En este artículo, exploraremos en profundidad los métodos diagnósticos utilizados por los profesionales de la salud para identificar una infección por estafilococo.

El Diagnóstico Preciso: ¿Cómo se Confirma la Presencia de Estafilococos?
Determinar la presencia de estafilococos, especialmente en el torrente sanguíneo, es un proceso meticuloso que requiere técnicas de laboratorio especializadas. El objetivo no es solo confirmar la existencia de la bacteria, sino también diferenciarla de otros microorganismos y, en ocasiones, determinar si se trata de una cepa productora de toxinas. A continuación, se detallan los métodos principales.
El Cultivo Bacteriológico: El Estándar de Oro
La técnica más tradicional y fiable para diagnosticar una infección por estafilococo es el cultivo bacteriológico. Este proceso de varias etapas permite a los microbiólogos hacer crecer la bacteria en un entorno controlado para poder identificarla sin lugar a dudas.
- Toma de Muestra: El primer paso es obtener una muestra del biomaterial del paciente. Dependiendo de la localización de la infección, puede ser una muestra de sangre, un frotis de una herida, un exudado nasal, orina, heces, entre otros.
- Siembra en Medio de Cultivo: La muestra se coloca cuidadosamente sobre un medio de cultivo en una placa de Petri. Para el S. aureus, se utiliza un medio selectivo y diferencial, como el agar manitol salino. Esta mezcla contiene agar, manitol (un tipo de azúcar) y una alta concentración de cloruro de sodio (7-9%). Esta salinidad inhibe el crecimiento de muchas otras bacterias, pero permite que el estafilococo prospere.
- Incubación: Las placas se colocan en una incubadora a una temperatura de 37 °C, similar a la del cuerpo humano, durante un periodo de 24 a 48 horas.
- Observación e Identificación: Pasado este tiempo, si S. aureus está presente, fermentará el manitol del agar, produciendo un ácido que cambia el color del indicador del medio a amarillo. Además, se observarán las características colonias de color dorado que dan nombre a la bacteria (aureus significa 'dorado' en latín).
- Confirmación Microscópica: Para una confirmación final, se toma una muestra de estas colonias y se realiza una tinción de Gram. Al observarla bajo el microscopio, se deben identificar cocos (bacterias esféricas) agrupados en racimos, teñidos de color violeta, lo que los clasifica como cocos grampositivos.
Pruebas Bioquímicas Adicionales
Para una identificación diagnóstica definitiva, se realizan pruebas bioquímicas específicas. Reacciones positivas en pruebas como la de la catalasa y, fundamentalmente, la de la coagulasa, confirman la presencia de Staphylococcus aureus, ya que esta última es una enzima característica de esta especie patógena.

PCR en Tiempo Real: La Detección Rápida
En situaciones de emergencia o cuando se necesita un resultado urgente, los laboratorios clínicos recurren al método de PCR (Reacción en Cadena de la Polimerasa). Esta técnica molecular es extremadamente sensible y rápida. Permite detectar el ADN específico de la bacteria directamente en la muestra del paciente en cuestión de horas, además de cuantificar la carga bacteriana presente. Es una herramienta vital en el manejo de infecciones graves como la septicemia.
Tipos de Muestras y Preparación para el Análisis
El tipo de muestra recogida depende directamente de los síntomas y del diagnóstico preliminar del médico. La correcta preparación del paciente es clave para la fiabilidad de los resultados.
- Frotis Nasofaríngeo: Esencial para detectar portadores sanos. No se debe comer ni beber dos horas antes de un frotis de garganta, ni usar gotas nasales tres horas antes de un frotis nasal.
- Análisis de Sangre: Se realiza para detectar bacteriemia (bacterias en la sangre) y debe tomarse antes de iniciar cualquier tratamiento con antibióticos.
- Muestras de Orina y Heces: Deben recogerse en recipientes estériles. Se recomienda suspender el uso de diuréticos o probióticos unos días antes de la recogida.
- Leche Materna: Se recoge en recipientes estériles separados para cada mama, para identificar casos de mastitis.
- Exudado de Heridas: Se toma una muestra del pus o secreción directamente de la zona infectada.
Ser Portador de Estafilococo: ¿Un Riesgo Latente?
Se estima que entre el 30% y el 35% de los adultos son portadores sanos de S. aureus en su nasofaringe de forma intermitente, y un 15% son portadores persistentes. En personas con un sistema inmunitario fuerte, esto no suele ser un problema. Sin embargo, pueden transmitir la bacteria a personas más vulnerables. Por esta razón, ciertas profesiones, especialmente en el ámbito sanitario y de la manipulación de alimentos, requieren pruebas periódicas (generalmente cada seis meses o un año) para controlar el estado de portador y prevenir brotes infecciosos.

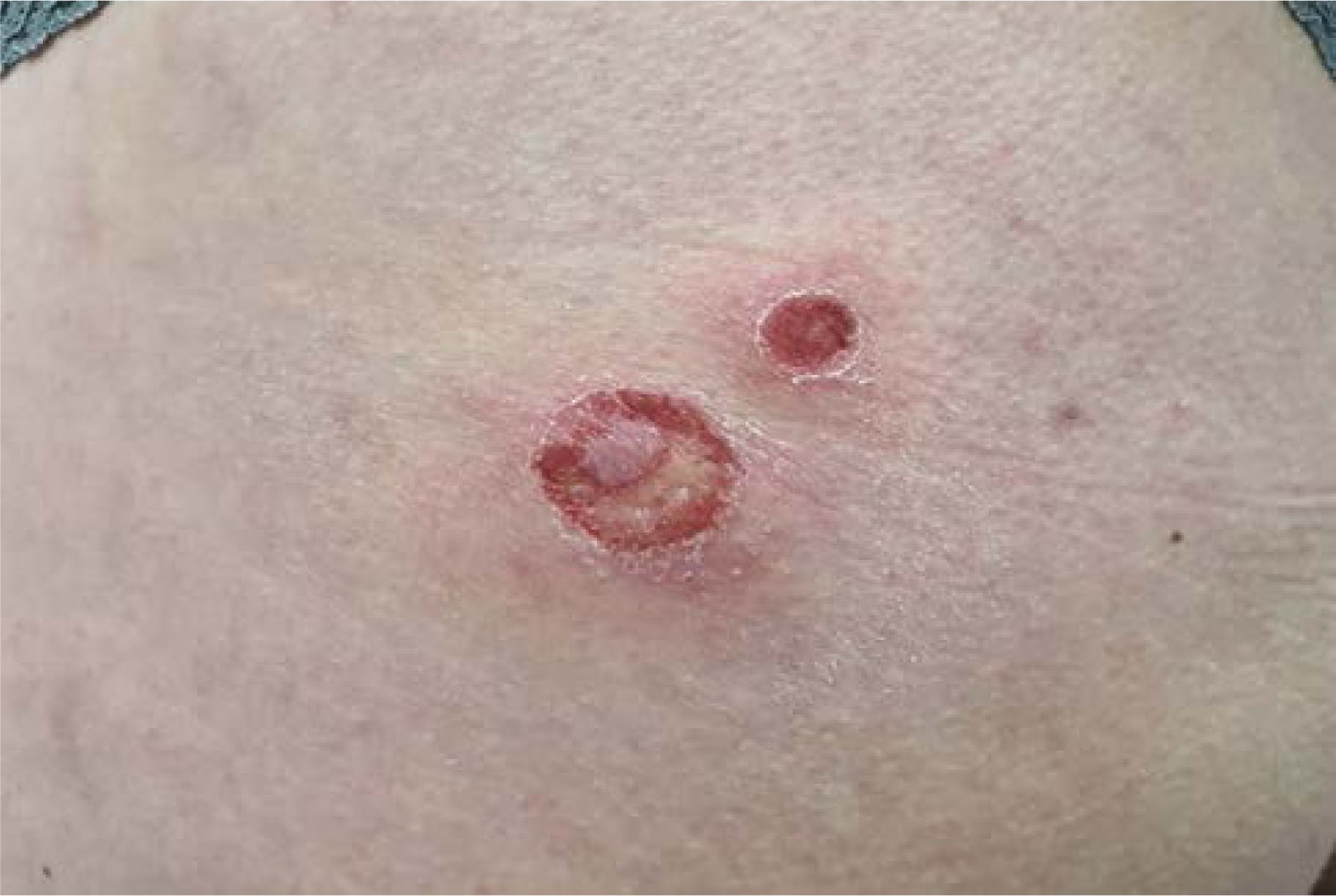
Síntomas y Riesgos: De la Piel al Corazón
Las infecciones por estafilococo pueden manifestarse de muchas formas:
- Infecciones Cutáneas: Son las más comunes. Incluyen forúnculos, impétigo (llagas contagiosas), y celulitis (infección de las capas profundas de la piel).
- Infecciones Sistémicas: Ocurren cuando la bacteria invade el torrente sanguíneo. Son extremadamente peligrosas y pueden causar:
- Bacteriemia y Sepsis: Una respuesta inflamatoria abrumadora del cuerpo a la infección en la sangre.
- Endocarditis: Infección del revestimiento interno de las cámaras y válvulas del corazón.
- Osteomielitis: Infección del hueso.
- Neumonía: Infección pulmonar grave.
Un riesgo añadido y creciente es la resistencia a los antibióticos. Cepas como el MRSA (Staphylococcus aureus resistente a la meticilina) son particularmente difíciles de tratar y representan una amenaza significativa, especialmente en entornos hospitalarios.
Tabla Comparativa: Métodos de Detección
| Característica | Cultivo Bacteriológico | PCR (Reacción en Cadena de la Polimerasa) |
|---|---|---|
| Tiempo de Resultado | 48 a 72 horas | 2 a 6 horas |
| Propósito Principal | Diagnóstico definitivo, identificación y prueba de sensibilidad a antibióticos. | Detección rápida en situaciones críticas, cuantificación bacteriana. |
| Sensibilidad | Alta | Muy alta (detecta pequeñas cantidades de ADN) |
| Información Adicional | Permite realizar un antibiograma para guiar el tratamiento. | No proporciona información sobre la resistencia a los antibióticos sin pruebas adicionales. |
Preguntas Frecuentes (FAQ)
¿Cómo se contagia el estafilococo?
Se propaga principalmente por contacto directo con la piel de una persona infectada o portadora, o al tocar objetos contaminados como toallas, ropa de cama o material deportivo. La bacteria entra al cuerpo a través de cortes, raspaduras o heridas.
Si soy portador, ¿estoy enfermo?
No necesariamente. La mayoría de los portadores son sanos y no presentan síntomas. Sin embargo, tienen un mayor riesgo de desarrollar una infección si sufren una lesión en la piel o si su sistema inmunitario se debilita. Además, pueden transmitir la bacteria a otras personas.

¿Cómo puedo prevenir una infección por estafilococo?
La prevención es la mejor defensa. Las medidas clave incluyen: lavarse las manos con frecuencia con agua y jabón, mantener las heridas limpias y cubiertas con vendajes, no compartir objetos personales como maquinillas de afeitar o toallas, y desinfectar superficies de uso común.
¿Las infecciones por estafilococo siempre se tratan con antibióticos?
El tratamiento depende de la gravedad. Las infecciones cutáneas menores a veces pueden resolverse con un drenaje adecuado del pus. Sin embargo, las infecciones más serias o sistémicas siempre requieren tratamiento con antibióticos. La elección del antibiótico dependerá de si la cepa es resistente o no.
Conclusión
El Staphylococcus aureus es un claro ejemplo de cómo un microorganismo común puede transformarse en una seria amenaza para la salud. Afortunadamente, la ciencia médica cuenta con métodos de diagnóstico precisos y fiables, desde el tradicional cultivo bacteriológico hasta la veloz tecnología PCR, para identificar al invasor y guiar el tratamiento más efectivo. La concienciación sobre las vías de transmisión y la adopción de prácticas de higiene sencillas son herramientas poderosas que todos podemos utilizar para minimizar el riesgo de infección y protegernos a nosotros mismos y a nuestra comunidad.
Si quieres conocer otros artículos parecidos a Estafilococo: Guía de Detección y Riesgos puedes visitar la categoría Ecología.