12/01/2011
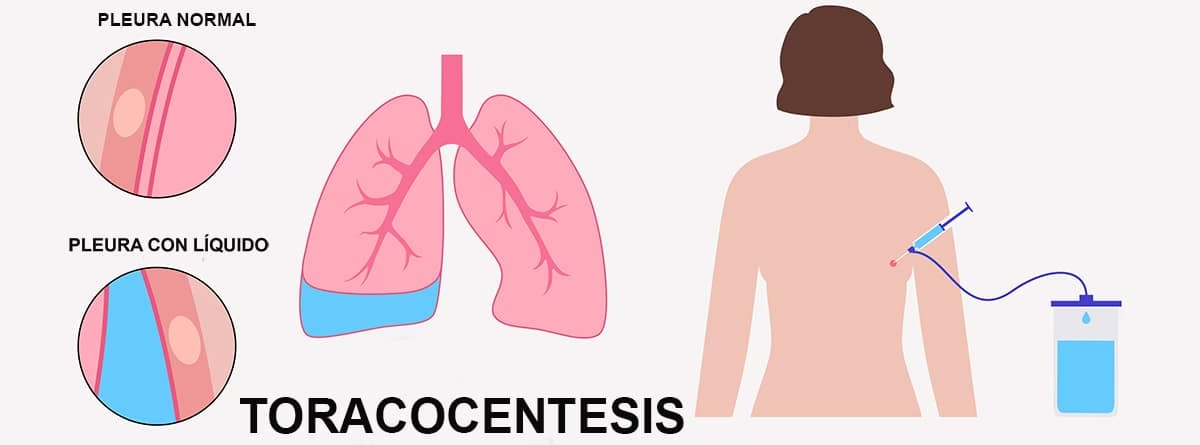
La toracocentesis, también conocida como punción pleural, es un procedimiento médico fundamental que consiste en la inserción de una aguja en el espacio pleural, el área delgada que se encuentra entre los pulmones y la pared torácica. Este espacio normalmente contiene una pequeña cantidad de líquido que actúa como lubricante, permitiendo que los pulmones se expandan y contraigan suavemente durante la respiración. Sin embargo, diversas condiciones médicas pueden causar una acumulación excesiva de líquido o aire en este espacio, interfiriendo con la función respiratoria normal. La toracocentesis se realiza con dos objetivos principales: diagnosticar la causa de esta acumulación o aliviar los síntomas que provoca, como la dificultad para respirar y el dolor en el pecho.
- ¿Cuándo y Por Qué es Necesaria una Toracocentesis?
- Tipos de Toracocentesis: Diagnóstica vs. Terapéutica
- Preparación para el Procedimiento
- ¿Cómo se Realiza la Toracocentesis? Paso a Paso
- Cuidados y Recuperación Después del Procedimiento
- Posibles Riesgos y Complicaciones
- Contraindicaciones
- La Toracocentesis en el Cáncer
- Preguntas Frecuentes (FAQ)
¿Cuándo y Por Qué es Necesaria una Toracocentesis?
La indicación más común para realizar una toracocentesis es la presencia de un derrame pleural, que es el término médico para la acumulación de líquido en el espacio pleural. El origen de este líquido puede ser muy variado, y su análisis es clave para determinar el tratamiento adecuado. Generalmente, el líquido se clasifica en dos tipos:
- Trasudado: Es un líquido claro, similar al suero, que se filtra a la pleura debido a un desequilibrio de presiones, como un aumento de la presión arterial o una disminución de proteínas en la sangre. Es característico de condiciones como la insuficiencia cardíaca congestiva o la cirrosis hepática.
- Exudado: Es un líquido inflamatorio que se produce cuando aumenta la permeabilidad de los vasos sanguíneos, permitiendo que proteínas y células sanguíneas se filtren al espacio pleural. Es un signo típico de infecciones (neumonía, tuberculosis), procesos oncológicos (cáncer de pulmón, mesotelioma) o enfermedades autoinmunes como el lupus.
Otras condiciones que pueden requerir una toracocentesis incluyen:
- Neumotórax: Acumulación de aire en el espacio pleural, que puede causar el colapso del pulmón.
- Hemotórax: Presencia de sangre en la cavidad pleural, a menudo debido a un traumatismo.
- Empiema pleural: Acumulación de pus, indicativo de una infección bacteriana grave.
- Quilotórax: Acumulación de líquido linfático por una obstrucción en los vasos linfáticos.
Tipos de Toracocentesis: Diagnóstica vs. Terapéutica
El procedimiento se adapta según su finalidad principal. A continuación, se detallan las diferencias clave entre los dos tipos de toracocentesis.
| Característica | Toracocentesis Diagnóstica | Toracocentesis de Alivio (Terapéutica) |
|---|---|---|
| Objetivo Principal | Identificar la causa del derrame pleural mediante el análisis del líquido. | Aliviar los síntomas (dolor, falta de aire) drenando una gran cantidad de líquido. |
| Cantidad de Líquido Extraído | Pequeña, generalmente entre 20 y 30 ml. | Grande, a veces se drenan varios litros de líquido. |
| Análisis de Muestra | La muestra se envía siempre al laboratorio para un análisis completo (químico, celular, microbiológico). | Se puede enviar una muestra al laboratorio, pero el objetivo principal es el drenaje. |
| Uso de Drenaje | No se suele dejar un drenaje. | En ocasiones, se puede dejar un catéter o drenaje temporal si se prevé que el líquido se volverá a acumular rápidamente. |
Preparación para el Procedimiento
Una preparación adecuada es esencial para garantizar la seguridad y el éxito de la toracocentesis. Si usted va a someterse a este procedimiento, es importante que siga estas indicaciones:
- Informe sobre medicamentos: Comunique a su médico todos los medicamentos que toma, especialmente anticoagulantes como warfarina, heparina, rivaroxabán o aspirina. Es posible que deba suspenderlos unos días antes.
- Alergias: Informe sobre cualquier alergia conocida, especialmente a anestésicos locales (como la lidocaína), látex o antisépticos.
- Historial médico: Lleve consigo todos los exámenes previos relevantes, como radiografías de tórax, tomografías computarizadas (TC) o ecografías.
- Ayuno: Su médico puede indicarle que haga un ayuno de aproximadamente 4 horas antes del procedimiento.
- Consentimiento informado: Antes de comenzar, el profesional de la salud le explicará detalladamente el procedimiento, sus beneficios y los posibles riesgos. Deberá firmar un documento de consentimiento informado, asegurándose de haber resuelto todas sus dudas.
- Vestimenta y accesorios: El día del examen, evite usar joyas, esmalte de uñas o uñas postizas, ya que se le colocará un oxímetro en el dedo para monitorear sus niveles de oxígeno.
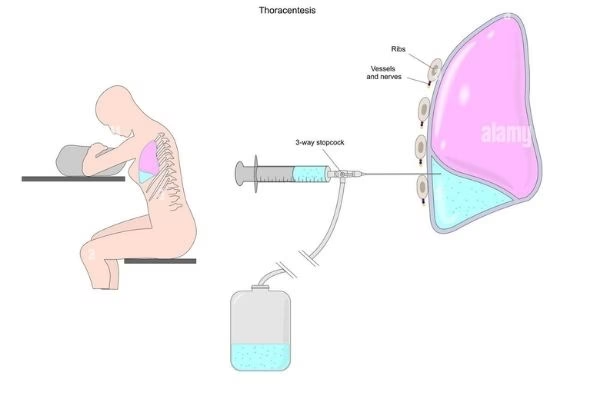
¿Cómo se Realiza la Toracocentesis? Paso a Paso
La toracocentesis es un procedimiento relativamente rápido, que suele durar entre 15 y 20 minutos, y se realiza en un entorno hospitalario o ambulatorio por un médico especialista. Los pasos generales son los siguientes:
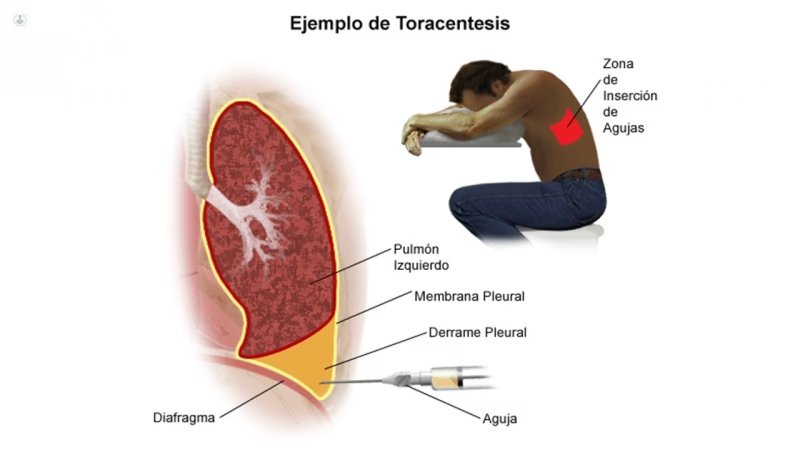
- Posicionamiento: Se le pedirá que se siente en el borde de una cama o camilla, inclinado hacia adelante y apoyando los brazos sobre una mesa. Esta posición ayuda a abrir los espacios entre las costillas, facilitando el acceso al espacio pleural.
- Monitorización: Se le conectará a equipos para medir su frecuencia cardíaca, presión arterial y niveles de oxígeno en la sangre durante todo el procedimiento.
- Localización y Asepsia: El médico utilizará una ecografía (ultrasonido) para localizar con precisión la acumulación de líquido. Luego, limpiará la piel de la zona con una solución antiséptica para prevenir infecciones.
- Anestesia Local: Se inyectará un anestésico local (generalmente lidocaína) en la piel y los tejidos más profundos para adormecer la zona de la punción. Podrá sentir un pequeño pinchazo y una sensación de ardor inicial.
- Inserción de la Aguja: Una vez que la zona esté anestesiada, el médico insertará cuidadosamente la aguja de toracocentesis a través de la piel, entre las costillas, hasta llegar al espacio pleural.
- Extracción del Líquido: Se conectará una jeringa o un sistema de drenaje a la aguja para aspirar el líquido pleural lentamente. Es importante que permanezca quieto y evite toser durante este paso.
- Finalización: Una vez extraída la cantidad de líquido necesaria, se retirará la aguja y se colocará un pequeño apósito estéril sobre el sitio de la punción.
- Verificación: Es común que se realice una radiografía de tórax unas horas después para asegurarse de que no haya surgido ninguna complicación, como un neumotórax.
Cuidados y Recuperación Después del Procedimiento
La recuperación suele ser rápida. Después de un breve período de observación, si no hay complicaciones, podrá regresar a casa. Es normal sentir una ligera molestia o tener un pequeño hematoma en el sitio de la punción. Su médico puede recomendar analgésicos de venta libre como el paracetamol. Generalmente, no hay restricciones dietéticas, aunque se le puede pedir que evite actividades físicas intensas durante unos días.
¿Cuándo Acudir al Médico de Urgencia?
Aunque la toracocentesis es segura, es crucial estar atento a posibles signos de complicación. Busque atención médica inmediata si experimenta alguno de los siguientes síntomas:
- Dolor agudo en el pecho.
- Dificultad para respirar o falta de aire repentina.
- Tos seca persistente o tos con sangre.
- Fiebre superior a 38 °C.
- Enrojecimiento, hinchazón o secreción (sangre o líquido) en el sitio de la punción.
- Sensación de desmayo o mareo intenso.
Posibles Riesgos y Complicaciones
Toda intervención invasiva conlleva riesgos. Aunque las complicaciones graves son poco frecuentes, especialmente cuando el procedimiento es guiado por ecografía, es importante conocerlas:
- Neumotórax: Es la complicación más común. Ocurre cuando la aguja perfora el pulmón, permitiendo que el aire se filtre al espacio pleural y cause un colapso pulmonar parcial o total. Provoca dolor y disnea.
- Hemotórax: Sangrado en el espacio pleural debido a la lesión de un vaso sanguíneo intercostal.
- Dolor: Es común sentir dolor en el sitio de la punción, que generalmente se controla con analgésicos.
- Infección: Riesgo de infección en la piel o en el espacio pleural (empiema), minimizado con técnicas estériles.
- Reflejo vasovagal: Una reacción que puede causar mareos, sudoración y desmayo debido a una caída de la presión arterial y la frecuencia cardíaca.
- Lesión de órganos: En casos muy raros, la aguja puede lesionar el hígado, el bazo o el diafragma.
Contraindicaciones
Aunque la toracocentesis es un procedimiento muy extendido, existen algunas contraindicaciones relativas. No se recomienda en pacientes con trastornos de la coagulación no controlados, un recuento de plaquetas muy bajo, o una infección activa de la piel (celulitis o herpes zóster) en el lugar de la punción. El médico siempre evaluará si los beneficios del procedimiento superan los posibles riesgos.
La Toracocentesis en el Cáncer
En pacientes oncológicos, la toracocentesis juega un papel crucial, tanto para el diagnóstico como para el tratamiento paliativo. Un derrame pleural maligno, donde se encuentran células cancerosas en el líquido, es una señal de enfermedad avanzada y tiene un pronóstico reservado. En estos casos, la toracocentesis terapéutica alivia la disnea y mejora significativamente la calidad de vida. Sin embargo, el líquido tiende a acumularse de nuevo. Para evitar punciones repetidas, se pueden considerar otras opciones como:
- Pleurodesis: Un procedimiento que busca "pegar" las dos capas de la pleura para eliminar el espacio donde se acumula el líquido. Se realiza instilando una sustancia irritante (como el talco) en el espacio pleural.
- Catéter Pleural Permanente (IPC): Un pequeño tubo flexible que se implanta y se deja colocado, permitiendo drenajes periódicos del líquido en casa, lo que evita hospitalizaciones frecuentes.
Preguntas Frecuentes (FAQ)
- ¿La toracocentesis es dolorosa?
- Se utiliza anestesia local para minimizar el dolor. Puede sentir un pinchazo inicial y una sensación de presión o molestia cuando se extrae el líquido, pero generalmente no es un procedimiento muy doloroso.
- ¿Cuánto tiempo dura el procedimiento?
- La extracción del líquido suele tardar entre 10 y 20 minutos. Sin embargo, debe contar con el tiempo de preparación y el período de observación posterior.
- ¿Necesito quedarme en el hospital?
- En muchos casos, la toracocentesis se realiza de forma ambulatoria, lo que significa que puede irse a casa el mismo día tras un período de vigilancia. La necesidad de ingreso dependerá de su estado general y de si surgen complicaciones.
- ¿Qué es exactamente el espacio pleural?
- Es el espacio virtual que existe entre la pleura visceral (la membrana que recubre los pulmones) y la pleura parietal (la membrana que recubre el interior de la caja torácica). Contiene una fina capa de líquido lubricante.
Si quieres conocer otros artículos parecidos a Toracocentesis: Guía Completa del Procedimiento puedes visitar la categoría Ecología.