22/02/1999
En el vasto mundo de la microbiología, pocas historias ilustran tan claramente los principios de la ecología como la de Clostridioides difficile, anteriormente conocido como Clostridium difficile. A simple vista, podría parecer un tema exclusivo de la medicina y los hospitales, pero en realidad, es una fascinante lección sobre el equilibrio de los ecosistemas, la supervivencia, la adaptación y el profundo impacto que nuestras acciones tienen en los mundos invisibles que nos rodean y habitan. Esta bacteria no es simplemente un patógeno; es un oportunista que prospera cuando el complejo ecosistema de nuestro intestino se ve alterado, revelando la fragilidad de nuestra salud y su conexión con el entorno.
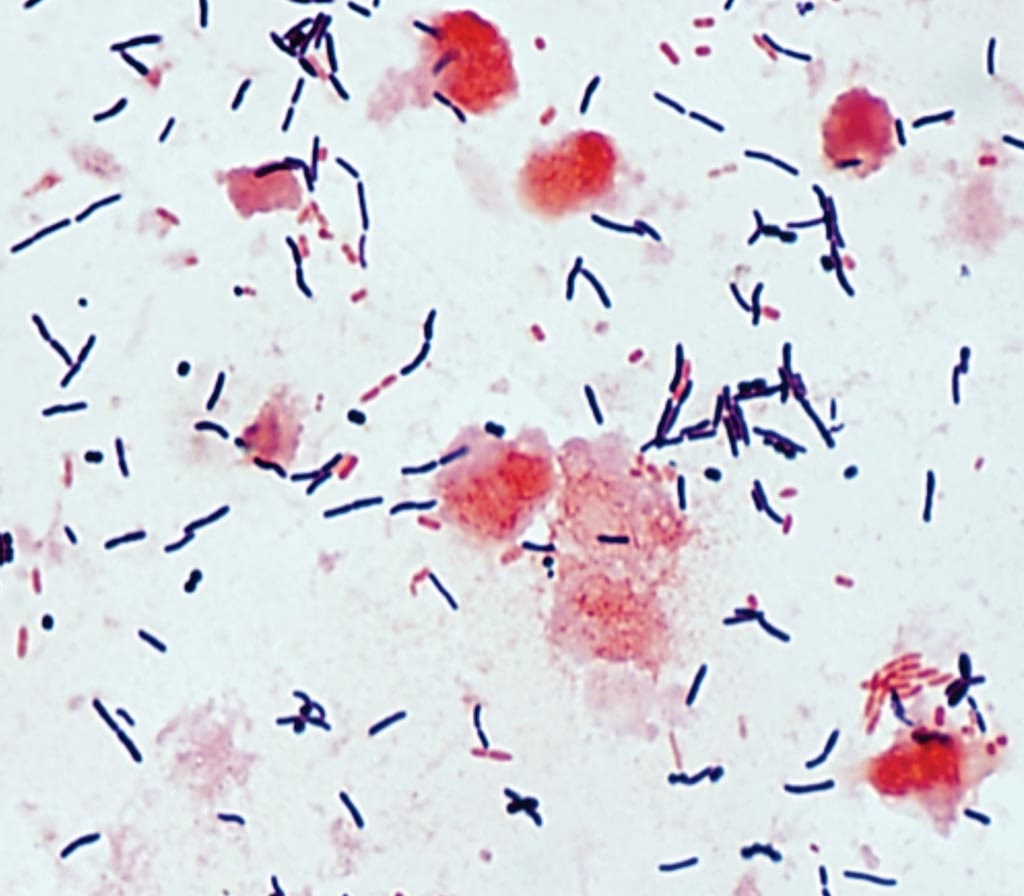
Nuestro Ecosistema Interior: La Microbiota Intestinal
Para entender la historia de C. difficile, primero debemos viajar al interior de nuestro propio cuerpo, a un universo bullicioso y densamente poblado: la microbiota intestinal. Nuestro tracto gastrointestinal no es un conducto estéril; alberga billones de microorganismos, incluyendo bacterias, virus, hongos y arqueas. Juntos, forman un ecosistema dinámico y equilibrado que es fundamental para nuestra supervivencia. Esta comunidad microbiana nos ayuda a digerir alimentos, produce vitaminas esenciales, entrena a nuestro sistema inmunológico y, crucialmente, nos protege de invasores.
Este mecanismo de defensa se conoce como “resistencia a la colonización”. Las bacterias beneficiosas ocupan el espacio físico y consumen los nutrientes disponibles, creando una barrera formidable que impide que patógenos como C. difficile puedan establecerse y multiplicarse. En un intestino sano, C. difficile puede estar presente en pequeñas cantidades, como un habitante más del ecosistema, pero se mantiene bajo control por la competencia de las otras especies. Es un perfecto ejemplo de equilibrio ecológico a microescala.
El Perturbador del Equilibrio: ¿Cómo Actúa C. difficile?
¿Qué sucede cuando este delicado equilibrio se rompe? La causa más común y devastadora de esta perturbación es el uso de antibióticos de amplio espectro. Si la microbiota intestinal es un frondoso bosque, los antibióticos son como un incendio forestal indiscriminado. Si bien son necesarios para combatir infecciones peligrosas, no distinguen entre bacterias “buenas” y “malas”, arrasando con gran parte de la población microbiana protectora de nuestro intestino.
Este entorno desolado se convierte en el terreno ideal para C. difficile. La bacteria, que a menudo ingresa al cuerpo por vía oral, tiene una estrategia de supervivencia excepcional: la formación de esporas. Una vez que las esporas resistentes llegan al colon, donde el ecosistema ha sido diezmado, encuentran un ambiente propicio para germinar y convertirse en su forma vegetativa activa. Sin competencia, se replica rápidamente y comienza a producir sus armas más potentes: las toxinas.
Las cepas patógenas de C. difficile producen principalmente dos toxinas:
- Toxina A (Enterotoxina): Causa una intensa inflamación, induce la acumulación de líquidos y daña la pared intestinal, provocando la diarrea acuosa característica de la infección.
- Toxina B (Citotoxina): Es extremadamente potente y ataca directamente a las células del colon, destruyendo su estructura interna (citoesqueleto) y causando muerte celular.
La acción combinada de estas toxinas provoca los síntomas de la Enfermedad Asociada a C. difficile (EACD), que van desde una diarrea leve hasta una colitis pseudomembranosa grave, megacolon tóxico e incluso la muerte.
Las Esporas: Supervivencia Extrema en el Medio Ambiente
La capacidad de formar esporas no solo es clave para la infección, sino que también es el principal vínculo de C. difficile con el medio ambiente. Las esporas son estructuras increíblemente resistentes. Pueden sobrevivir durante meses o incluso años en superficies inanimadas, en el suelo y en el agua. Son resistentes a la desecación, al calor, a los desinfectantes comunes y a los ácidos del estómago, lo que les permite viajar intactas hasta el colon.
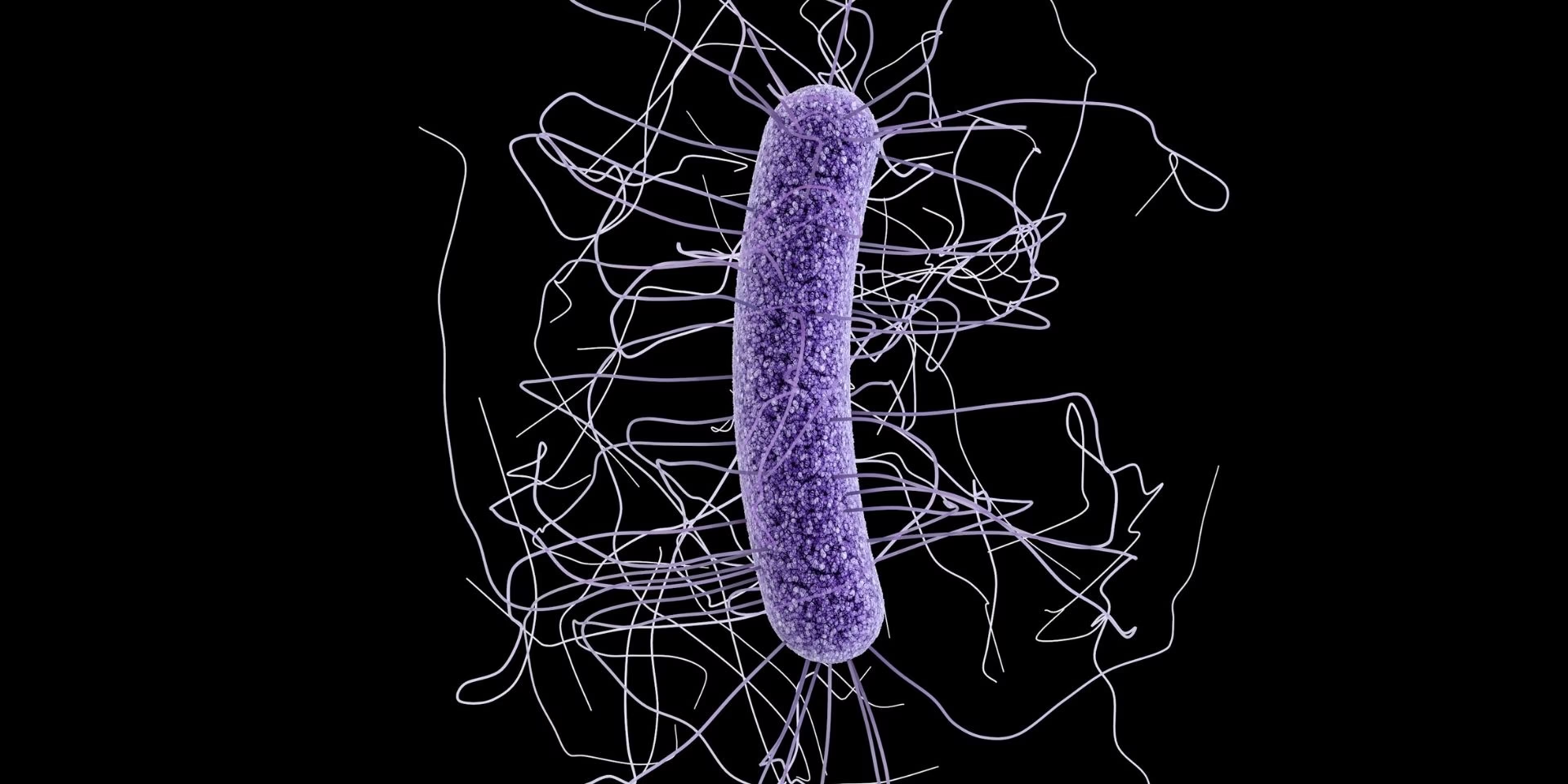
Esta resistencia convierte a los entornos hospitalarios en un importante reservorio de la bacteria. Las esporas pueden contaminar barandillas de camas, inodoros, equipos médicos y las manos del personal sanitario, facilitando su transmisión de un paciente a otro por la vía fecal-oral. Esto subraya la importancia crítica de las prácticas de higiene y desinfección ambiental, no solo como una medida de limpieza, sino como una estrategia de gestión ecológica para controlar la propagación de un microorganismo altamente adaptado.
Una Amenaza Global: Cepas Hipervirulentas y Resistencia
La ecología es una ciencia de cambio y adaptación, y C. difficile no es una excepción. A principios de la década de 2000, el mundo fue testigo de la aparición de una cepa hipervirulenta conocida como BI/NAP1/027. Esta cepa era particularmente alarmante por varias razones:
- Hiperproducción de toxinas: Presenta una mutación en un gen regulador (tcdC) que normalmente frena la producción de toxinas. Sin este freno, la cepa produce entre 16 y 23 veces más toxinas A y B que las cepas comunes.
- Producción de una tercera toxina: Elabora una toxina adicional llamada toxina binaria, que parece mejorar su capacidad para adherirse a las células del colon.
- Resistencia a antibióticos: Esta cepa mostró una notable resistencia a las fluoroquinolonas, una clase de antibióticos que se usaba ampliamente en ese momento. Esto le dio una ventaja selectiva, permitiéndole prosperar mientras otros microbios eran eliminados.
La aparición de esta cepa es un claro ejemplo de cómo la presión selectiva ejercida por el uso masivo de antibióticos puede impulsar la evolución de patógenos más peligrosos, un problema central en la crisis global de resistencia a los antimicrobianos.
Tabla Comparativa: Ecosistema Intestinal en Equilibrio vs. Desequilibrio
| Característica | Ecosistema Intestinal Sano | Ecosistema Afectado por C. difficile |
|---|---|---|
| Diversidad Microbiana | Alta. Cientos de especies conviven en equilibrio. | Baja. Drásticamente reducida por el uso de antibióticos. |
| Resistencia a la Colonización | Fuerte. Los microbios comensales previenen la invasión. | Débil o ausente. El patógeno encuentra nichos vacíos para prosperar. |
| Estado de la Mucosa Intestinal | Íntegra y funcional. | Inflamada, dañada y permeable debido a la acción de las toxinas. |
| Presencia de Toxinas | Ausente. | Altos niveles de toxinas A y B, causando daño celular. |
Diagnóstico y Restauración del Ecosistema
El diagnóstico de la infección por C. difficile se basa en la combinación de los síntomas clínicos del paciente (principalmente diarrea) y pruebas de laboratorio que detectan la presencia de la bacteria o, más importante aún, de sus toxinas en las heces. Los métodos modernos incluyen ensayos inmunoenzimáticos (EIA) y pruebas moleculares como la PCR, que son rápidas y sensibles.
Desde una perspectiva ecológica, el tratamiento va más allá de simplemente eliminar al invasor. Si bien se utilizan antibióticos específicos como la vancomicina o el metronidazol, que atacan a C. difficile, el verdadero objetivo a largo plazo es restaurar el ecosistema intestinal dañado. Las recurrencias son comunes (hasta un 25% de los pacientes recaen) precisamente porque el tratamiento inicial con antibióticos no soluciona el problema de fondo: la falta de una microbiota protectora.
Aquí es donde entran en juego estrategias de restauración ecológica, como el trasplante de microbiota fecal (TMF). Este procedimiento consiste en introducir una muestra de heces de un donante sano en el colon del paciente, repoblando eficazmente su intestino con una comunidad microbiana diversa y saludable. El TMF ha demostrado ser extraordinariamente eficaz para tratar las infecciones recurrentes por C. difficile, con tasas de éxito superiores al 90%, lo que lo convierte en uno de los ejemplos más claros de medicina ecológica en acción.
Preguntas Frecuentes (FAQ)
- ¿Qué es exactamente el Clostridioides difficile?
- Es una bacteria que puede formar esporas y que se encuentra comúnmente en el medio ambiente y en el intestino de algunas personas. Se vuelve peligrosa cuando el equilibrio de la flora intestinal se altera, permitiéndole crecer y producir toxinas que causan diarrea y colitis.
- ¿Por qué los antibióticos aumentan el riesgo de esta infección?
- Los antibióticos de amplio espectro eliminan a muchas de las bacterias beneficiosas que protegen nuestro intestino. Esto crea un vacío ecológico que C. difficile aprovecha para multiplicarse sin competencia.
- ¿Es contagioso? ¿Cómo se transmite?
- Sí, es contagioso. Se transmite a través de sus esporas, que se eliminan en las heces de una persona infectada. Estas esporas pueden contaminar superficies y ser ingeridas por otra persona, especialmente en entornos hospitalarios. El lavado de manos con agua y jabón es fundamental para eliminarlas.
- ¿Cómo puedo proteger mi “ecosistema intestinal”?
- La medida más importante es usar antibióticos solo cuando sea estrictamente necesario y siempre bajo prescripción médica. Mantener una dieta rica en fibra, que alimenta a las bacterias beneficiosas, y considerar el uso de probióticos durante y después de un tratamiento antibiótico puede ayudar a mantener el equilibrio.
- ¿Qué tiene que ver esta bacteria con el medio ambiente?
- Su capacidad para formar esporas ultrarresistentes le permite sobrevivir durante largos periodos en el entorno (hospitales, suelo, agua), convirtiendo el ambiente en un reservorio para la infección. Además, la conexión entre la salud humana, animal y ambiental (enfoque "One Health") es relevante, ya que cepas similares se han encontrado en animales y humanos.
Si quieres conocer otros artículos parecidos a C. difficile: La Ecología de una Infección puedes visitar la categoría Ecología.
