16/08/2000
La Escherichia coli, comúnmente conocida como E. coli, es una bacteria que habita de forma natural en el intestino de personas y animales sanos. En su mayoría, es inofensiva e incluso beneficiosa, ayudando a la digestión y produciendo vitamina K. Sin embargo, ciertas cepas de esta bacteria pueden ser patógenas y causar enfermedades que van desde una simple diarrea hasta infecciones graves que pueden poner en riesgo la vida. Comprender cómo se tratan estas infecciones es fundamental, no solo para la recuperación individual, sino también para enfrentar uno de los mayores desafíos de salud pública y ecológicos de nuestro tiempo: la resistencia a los antibióticos.

El tratamiento de una infección por E. coli no siempre implica el uso de medicamentos potentes. De hecho, en muchos casos, la estrategia más sabia es permitir que el cuerpo se defienda por sí mismo, con un adecuado soporte de reposo e hidratación. Este enfoque prudente busca evitar el uso innecesario de antibióticos, protegiendo tanto la flora intestinal del paciente como la eficacia de estos fármacos para futuras generaciones. A continuación, exploraremos en profundidad las enfermedades que causa esta bacteria, cómo se diagnostican y, lo más importante, cómo se establece el tratamiento adecuado, destacando el papel vital de herramientas como el antibiograma.
¿Qué Enfermedades Causa la Escherichia coli?
Aunque a menudo asociamos la E. coli con intoxicaciones alimentarias, su espectro de acción es mucho más amplio. Las infecciones pueden localizarse en distintas partes del cuerpo y variar enormemente en severidad. Las principales manifestaciones son:
- Infección Urinaria (IU): Es la causa más frecuente de infecciones por E. coli. Generalmente, la bacteria asciende desde la zona perineal a través de la uretra, colonizando la vejiga (cistitis) y, en casos más graves, los riñones (pielonefritis). También puede causar prostatitis en hombres y enfermedad inflamatoria pélvica en mujeres.
- Infecciones Entéricas (Gastrointestinales): Ocurren cuando se ingieren cepas específicas que han adquirido genes que les permiten causar daño en el intestino. Estas se clasifican según su mecanismo de acción:
- E. coli Enterohemorrágica (EHEC): Incluye el famoso serotipo O157:H7. Produce una potente toxina llamada Shiga, que causa diarrea sanguinolenta y cólicos abdominales intensos. Se adquiere principalmente por consumir carne picada mal cocida o productos frescos contaminados. En un pequeño porcentaje de casos (2-7%), puede derivar en el Síndrome Urémico Hemolítico (SUH), una complicación grave que causa insuficiencia renal aguda.
- E. coli Enterotoxigénica (ETEC): Es una de las principales causas de la “diarrea del viajero” y de diarreas acuosas en lactantes en países en desarrollo.
- E. coli Enteroagresiva (EAEC): Causa diarrea inflamatoria, a menudo persistente.
- E. coli Enteropatógena (EPEC): Afecta principalmente a lactantes, provocando diarrea acuosa.
- E. coli Enteroagregativa (EAggEC): Se asocia con casos de diarrea persistente, especialmente en niños de zonas tropicales y personas con sistemas inmunitarios debilitados, como pacientes con VIH/SIDA.
- Infecciones Invasivas: Aunque son raras, pueden ocurrir cuando la barrera intestinal se rompe debido a traumatismos, isquemia o enfermedades como la diverticulitis. Esto permite que la bacteria pase al torrente sanguíneo (bacteriemia), causando sepsis. Los recién nacidos, especialmente los prematuros, son muy vulnerables a la bacteriemia y meningitis por E. coli.
Diagnóstico: El Primer Paso Hacia la Recuperación
Para confirmar una infección por E. coli, especialmente en casos de diarrea, el médico solicitará un análisis de una muestra de heces (coprocultivo). Esta muestra se envía al laboratorio de microbiología, donde se cultiva en medios especiales para aislar e identificar la presencia de la bacteria. Este proceso no solo confirma el diagnóstico, sino que también permite realizar pruebas adicionales para identificar toxinas específicas, como la toxina Shiga producida por la E. coli O157:H7. En el caso de infecciones urinarias, se realiza un urocultivo. Si se sospecha de bacteriemia, se tomarán muestras de sangre (hemocultivos).
Tratamiento Estándar: ¿Por Qué No Siempre se Usan Antibióticos?
Contrario a la creencia popular, el tratamiento para la mayoría de las enfermedades diarreicas causadas por E. coli no incluye antibióticos. De hecho, su uso puede ser contraproducente. La estrategia principal se centra en el cuidado de soporte:
- Reposo: Permitir que el cuerpo utilice su energía para combatir la infección.
- Hidratación: Es el pilar del tratamiento. La diarrea y los vómitos pueden llevar a una deshidratación severa. Se recomienda beber abundantes líquidos claros como agua, caldos, soluciones de rehidratación oral o gelatinas. Se deben evitar bebidas con cafeína, alcohol o con alto contenido de azúcar, como los zumos de manzana y pera, que pueden empeorar la diarrea.
Es crucial evitar dos tipos de medicamentos de venta libre:
- Antidiarreicos: Fármacos como la loperamida ralentizan el tránsito intestinal. Si bien esto puede parecer deseable, en realidad es perjudicial, ya que impide que el cuerpo elimine las bacterias y sus toxinas de forma natural, prolongando la enfermedad.
- Antibióticos (sin prescripción): En el caso de infecciones por cepas productoras de toxina Shiga (EHEC), los antibióticos pueden aumentar el riesgo de desarrollar el Síndrome Urémico Hemolítico (SUH). Además, el uso indiscriminado de estos fármacos fomenta la resistencia bacteriana, un fenómeno ecológico y de salud global donde las bacterias evolucionan para volverse inmunes a los medicamentos diseñados para eliminarlas.
Si la infección es grave y ha causado SUH, el paciente será hospitalizado para recibir tratamiento intensivo, que puede incluir líquidos intravenosos, transfusiones de sangre y diálisis renal.

Cuando los Antibióticos son Necesarios: El Rol del Antibiograma
Existen situaciones, como en infecciones urinarias complicadas, prostatitis, pielonefritis o bacteriemia, donde el uso de un antibiótico es indispensable. Sin embargo, no se debe elegir cualquier antibiótico al azar. Aquí es donde entra en juego una herramienta microbiológica fundamental: el antibiograma.
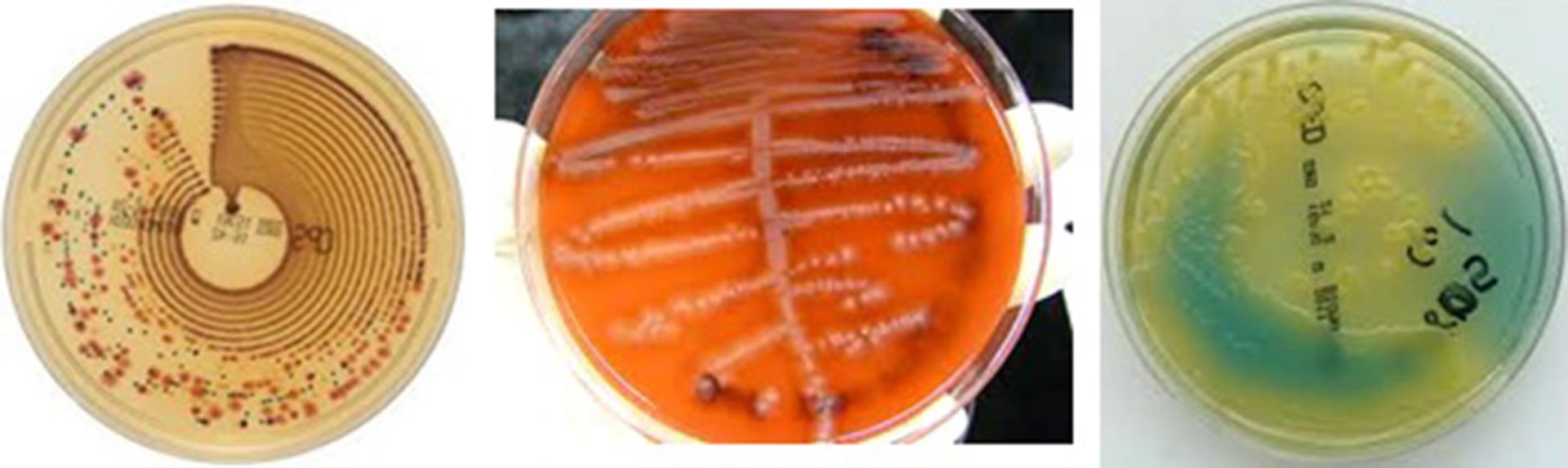
El antibiograma es un estudio de laboratorio que determina a qué antibióticos es sensible una cepa bacteriana específica y a cuáles es resistente. Su objetivo es doble: guiar al médico para elegir el tratamiento más efectivo para el paciente y vigilar los patrones de resistencia a nivel comunitario para actualizar las guías de tratamiento empírico. Este análisis predice con alta fiabilidad la eficacia de un fármaco in vivo.
¿Cómo Funciona el Antibiograma?
Una vez que la bacteria ha sido aislada en el laboratorio, se expone a diferentes antibióticos mediante diversas técnicas. Las más comunes son:
- Método de Difusión en Agar (Disco-Placa): Se siembra la bacteria en una placa de agar y se colocan pequeños discos de papel impregnados con diferentes antibióticos. Tras la incubación, si la bacteria es sensible a un antibiótico, se formará un “halo” de inhibición a su alrededor, donde no habrá crecimiento bacteriano. Un halo grande indica alta sensibilidad, mientras que la ausencia de halo indica resistencia.
- Método de Dilución: Este método es cuantitativo. Se preparan series de tubos o pocillos con concentraciones decrecientes de un antibiótico y se inocula la bacteria. La concentración más baja de antibiótico que logra inhibir el crecimiento visible de la bacteria se conoce como Concentración Mínima Inhibitoria (CMI). Este valor es crucial para ajustar la dosis del tratamiento.
Tabla Comparativa de Métodos de Antibiograma
| Característica | Antibiograma por Difusión (Discos) | Antibiograma por Dilución (CMI) |
|---|---|---|
| Objetivo Principal | Determinar sensibilidad/resistencia (Cualitativo) | Determinar la dosis mínima efectiva (Cuantitativo) |
| Método | Discos con antibiótico en una placa de agar. | Diluciones seriadas del antibiótico en medio líquido o sólido. |
| Resultado | Medición del diámetro del halo de inhibición. | Identificación del primer tubo sin crecimiento visible (CMI). |
| Información Clave | Clasifica la bacteria como Sensible (S), Intermedia (I) o Resistente (R). | Proporciona el valor exacto de la CMI (ej: ≤0.5 µg/mL). |
Preguntas Frecuentes (FAQ)
¿Toda infección por E. coli requiere antibióticos?
No. La gran mayoría de las infecciones gastrointestinales por E. coli se resuelven solas con reposo e hidratación. El tratamiento con antibióticos se reserva para infecciones severas, invasivas o localizadas fuera del intestino, como las infecciones urinarias.

¿Por qué no debo tomar antidiarreicos para la diarrea por E. coli?
Los medicamentos antidiarreicos ralentizan el movimiento de los intestinos. Esto impide que el cuerpo expulse las bacterias y las toxinas que están causando la enfermedad, lo que puede prolongar la infección e incluso aumentar el riesgo de complicaciones.
¿Cuánto tiempo tarda en salir el resultado de un antibiograma?
Generalmente, el proceso completo, desde el cultivo de la muestra hasta la obtención de los resultados del antibiograma, puede tardar entre 3 y 5 días. Por esta razón, en infecciones graves, los médicos a menudo inician un tratamiento empírico (basado en la experiencia y los patrones de resistencia locales) mientras esperan el resultado definitivo para ajustar la terapia.
¿Qué es el Síndrome Urémico Hemolítico (SUH)?
Es una complicación rara pero muy grave de las infecciones por E. coli productora de toxina Shiga (EHEC). La toxina daña los glóbulos rojos y las paredes de los vasos sanguíneos pequeños, especialmente en los riñones, lo que conduce a una insuficiencia renal aguda, anemia y un bajo recuento de plaquetas. Requiere hospitalización inmediata.

¿Cómo puedo prevenir una infección por E. coli?
La prevención es la mejor estrategia. Las medidas clave incluyen: lavarse las manos frecuentemente con agua y jabón, especialmente después de ir al baño y antes de preparar alimentos; cocinar la carne, especialmente la picada, a una temperatura interna segura (71°C o 160°F); lavar bien frutas y verduras; y evitar la contaminación cruzada en la cocina usando tablas y utensilios diferentes para alimentos crudos y cocidos.
En conclusión, el manejo de una infección por E. coli es un claro ejemplo de cómo la medicina moderna debe ser a la vez personalizada y consciente de su impacto ecológico. No se trata simplemente de eliminar un patógeno, sino de hacerlo de la manera más segura y eficaz, minimizando los daños colaterales. La decisión de usar o no un antibiótico, y cuál elegir, debe basarse en un diagnóstico preciso y, siempre que sea posible, en los datos de un antibiograma. Como pacientes, nuestra responsabilidad es seguir las indicaciones médicas, no automedicarnos y practicar una buena higiene para prevenir la infección en primer lugar. Cada vez que evitamos un antibiótico innecesario, no solo cuidamos nuestra salud, sino que también contribuimos a preservar la eficacia de estos medicamentos vitales para el futuro de todos.
Si quieres conocer otros artículos parecidos a E. coli: Tratamiento y Resistencia Bacteriana puedes visitar la categoría Ecología.