10/12/2021
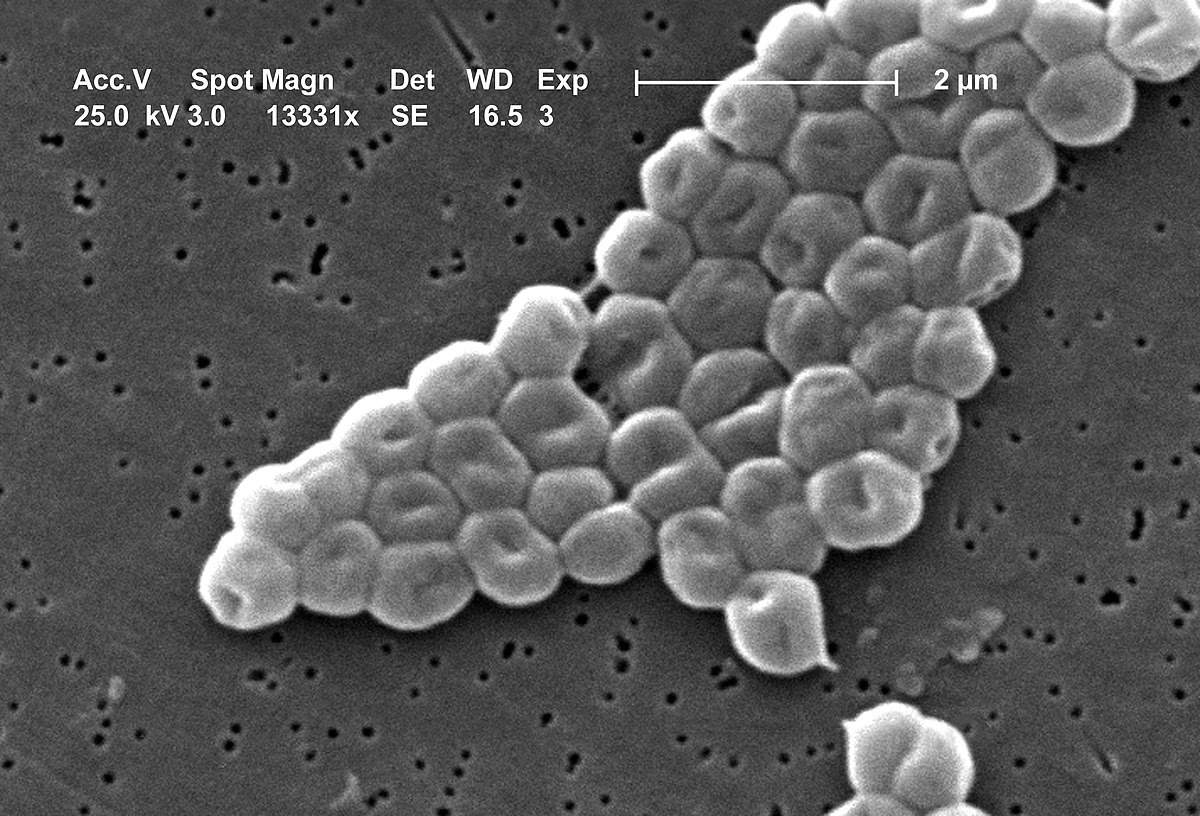
En el complejo mundo de la microbiología y la salud pública, existen amenazas silenciosas que, aunque invisibles al ojo humano, representan un desafío mayúsculo para los sistemas sanitarios. Una de estas es la bacteria Acinetobacter sp., un microorganismo que ha demostrado una increíble capacidad para adaptarse y prosperar en uno de los ambientes más controlados que existen: el hospital. Cuando hablamos de esta bacteria, no solo nos referimos a infecciones aisladas, sino a un fenómeno mucho más complejo y persistente conocido como endemia, un estado en el que el patógeno se establece de forma permanente en el entorno hospitalario, convirtiéndose en una fuente constante de infecciones.
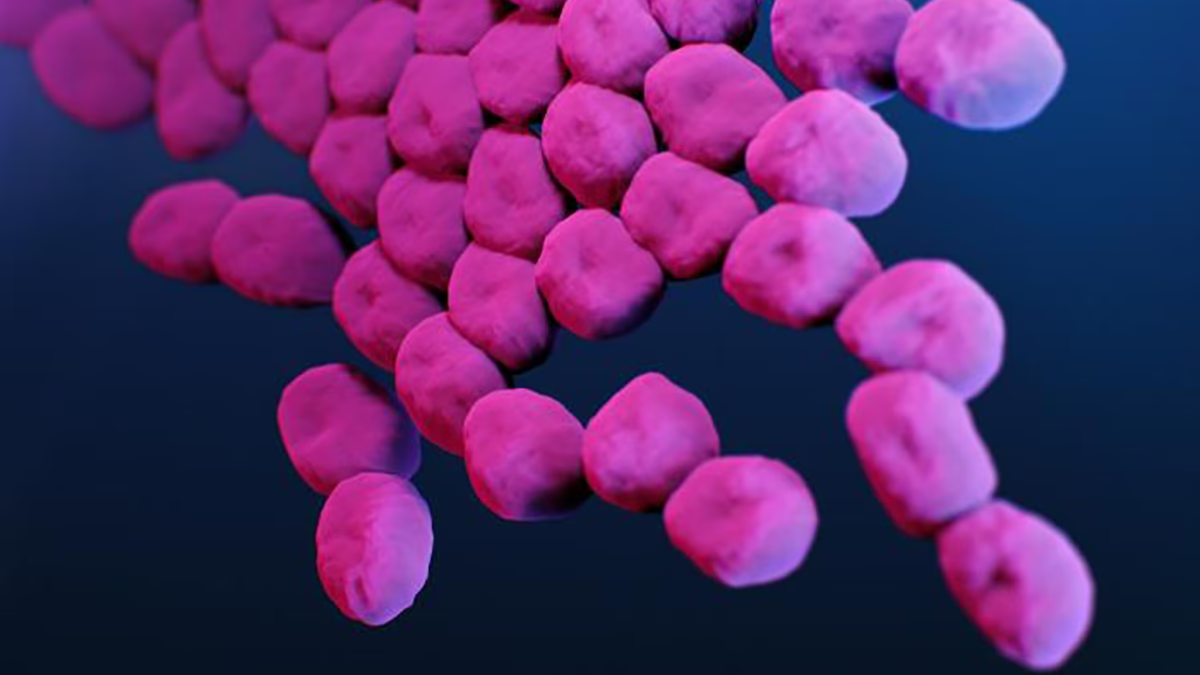
¿Qué es Exactamente Acinetobacter sp.?
Acinetobacter es un género de bacterias gramnegativas que se encuentran de forma natural en el medio ambiente, habitando comúnmente en el suelo y el agua. En su hábitat natural, la mayoría de estas bacterias no representan un peligro para los seres humanos. Sin embargo, ciertas especies, en particular Acinetobacter baumannii, son patógenos oportunistas. Esto significa que aprovechan una debilidad en las defensas de una persona, como un sistema inmunitario comprometido o heridas abiertas, para causar infecciones graves, que pueden ir desde neumonías asociadas a ventiladores mecánicos hasta infecciones del torrente sanguíneo y del tracto urinario.
Lo que hace especialmente temible a A. baumannii es su asombrosa capacidad para adquirir resistencia a múltiples antibióticos. A menudo se le cataloga como una "superbacteria" debido a que las cepas multirresistentes son extremadamente difíciles de tratar, limitando drásticamente las opciones terapéuticas disponibles para los médicos.
Del Brote a la Endemia: Un Patrón Preocupante
El camino por el cual Acinetobacter se establece en un hospital suele seguir un patrón epidemiológico característico. Todo comienza, generalmente, con la introducción de una cepa multirresistente que provoca un brote. Un brote se define como un aumento inesperado en el número de infecciones causadas por el mismo microorganismo en un lugar y período de tiempo específicos.
Durante un brote, el personal del hospital implementa medidas de control intensivas para contener la propagación. Sin embargo, y aquí radica el núcleo del problema, Acinetobacter es excepcionalmente resiliente. A menudo, a pesar de los esfuerzos, la bacteria no es completamente erradicada. En su lugar, logra establecerse en el entorno. Pasa de ser un invasor agudo a un residente permanente. Esto ocurre cuando múltiples cepas comienzan a circular de forma continua o cuando la cepa epidémica original se atrinchera, dando lugar a una situación de endemia.
Un factor clave que contribuye a esta transición son las hospitalizaciones prolongadas. Los pacientes que permanecen ingresados durante semanas o meses, especialmente en Unidades de Cuidados Intensivos (UCI), actúan como reservorios y vectores potenciales, facilitando la persistencia y circulación de la bacteria dentro del hospital.
El Hospital como un Ecosistema Único
Para entender la endemia de Acinetobacter, es útil pensar en el hospital no solo como un edificio, sino como un ecosistema con condiciones ambientales muy particulares. Estas condiciones, paradójicamente diseñadas para sanar, pueden ejercer una presión selectiva que favorece la supervivencia de las bacterias más fuertes y resistentes.
Factores que Favorecen su Supervivencia
- Uso intensivo de antibióticos: La administración frecuente de antibióticos elimina a las bacterias más débiles y susceptibles, dejando el campo libre para que las cepas resistentes como Acinetobacter se multipliquen sin competencia.
- Superficies y equipos médicos: La bacteria puede sobrevivir durante largos períodos en superficies inanimadas (camas, monitores, pomos de puertas) y en equipos médicos, formando reservorios desde los cuales puede infectar a nuevos pacientes.
- Formación de biofilms:Acinetobacter baumannii es experta en crear biofilms, comunidades microbianas complejas que se adhieren a superficies (como catéteres o tubos endotraqueales) y se protegen con una matriz pegajosa. Esta matriz las hace mucho más resistentes a los desinfectantes y a los antibióticos.
- Población de pacientes vulnerables: La alta concentración de personas con sistemas inmunitarios debilitados crea un entorno ideal para que un patógeno oportunista prospere.
Tabla Comparativa: Brote vs. Endemia
| Característica | Brote Epidemiológico | Situación Endémica |
|---|---|---|
| Definición | Aumento agudo y localizado de casos por encima de lo esperado. | Presencia constante y predecible de la enfermedad en un área. |
| Duración | Limitada en el tiempo (días, semanas). | Persistente a largo plazo (meses, años). |
| Número de Casos | Pico elevado y rápido de casos. | Nivel de base constante de casos, con posibles fluctuaciones menores. |
| Origen | Generalmente una única cepa o fuente común. | Múltiples cepas circulantes o una cepa epidémica establecida. |
| Estrategia de Control | Medidas de contención urgentes para detener la transmisión. | Medidas de control sostenidas para mantener los casos al mínimo. |
Estrategias de Contención y Control Ambiental
Combatir una bacteria endémica requiere un enfoque multifacético y constante, similar al cuidado de un ecosistema delicado. Las medidas no pueden ser temporales, sino que deben integrarse en la rutina diaria del hospital.
Higiene y Desinfección Rigurosa
La limpieza ambiental es la primera línea de defensa. Esto incluye el uso de desinfectantes de grado hospitalario probados contra Acinetobacter, la limpieza terminal de las habitaciones de pacientes infectados y la desinfección frecuente de puntos de alto contacto. La higiene de manos del personal sanitario es, sin duda, la medida individual más importante para prevenir la transmisión cruzada.
Administración Consciente de Antibióticos (Antibiotic Stewardship)
Los programas de optimización del uso de antibióticos son cruciales. Su objetivo es asegurar que cada paciente reciba el antibiótico correcto, en la dosis adecuada y solo durante el tiempo necesario. Esto reduce la presión selectiva y ayuda a preservar la eficacia de los medicamentos que aún funcionan.
Vigilancia y Aislamiento
La vigilancia epidemiológica activa permite detectar nuevos casos rápidamente. Los pacientes colonizados o infectados con cepas multirresistentes a menudo son colocados en aislamiento de contacto para evitar que la bacteria se propague a otros pacientes a través del personal o el equipo compartido.
Preguntas Frecuentes (FAQ) sobre la Endemia de Acinetobacter
¿Es Acinetobacter peligroso para una persona sana fuera del hospital?
Generalmente no. Acinetobacter es un patógeno oportunista. Una persona con un sistema inmunitario sano tiene un riesgo muy bajo de contraer una infección por esta bacteria en su vida cotidiana.
¿Cómo se transmite principalmente en el entorno hospitalario?
La transmisión ocurre principalmente por contacto. Puede ser a través de las manos del personal sanitario que no se han higienizado correctamente después de atender a un paciente infectado, o por contacto con superficies y equipos médicos contaminados.
¿Por qué es tan difícil de erradicar una vez que se vuelve endémico?
Por su triple capacidad: resistencia a múltiples antibióticos, habilidad para sobrevivir largo tiempo en superficies inanimadas y su capacidad para formar biofilms protectores. Una vez establecido en los nichos ecológicos del hospital, es extremadamente difícil de eliminar por completo.
¿Qué papel juega el personal del hospital en su control?
Un papel absolutamente fundamental. El cumplimiento estricto de los protocolos de higiene de manos, el uso adecuado de equipos de protección personal y la adhesión a las políticas de limpieza y desinfección son esenciales para romper la cadena de transmisión y controlar la endemia.
En conclusión, la endemia de Acinetobacter sp. en los hospitales es un claro ejemplo de cómo la interacción entre un microorganismo adaptable y un ambiente altamente especializado puede crear un problema de salud pública persistente. Entender el hospital como un ecosistema y aplicar estrategias de control ambiental sostenidas es la única vía para gestionar y mitigar el impacto de estas superbacterias, protegiendo así a los pacientes más vulnerables.
Si quieres conocer otros artículos parecidos a Acinetobacter: La Lucha en el Ecosistema Hospitalario puedes visitar la categoría Ecología.