25/08/2006
La percepción de limpieza en un entorno hospitalario es, para muchos, sinónimo de seguridad. Sin embargo, un ambiente que luce impecable a simple vista puede albergar un universo de microorganismos patógenos, invisibles pero potencialmente letales. Existe un debate continuo sobre el papel exacto de la limpieza en la prevención de las infecciones nosocomiales (adquiridas en el hospital), pero la evidencia científica es cada vez más clara: la descontaminación ambiental no es una cuestión estética, sino un pilar fundamental en el control de infecciones y la protección del paciente. Este artículo profundiza en cómo la contaminación ambiental contribuye a las infecciones asociadas a la atención sanitaria y por qué una estrategia de limpieza rigurosa y basada en la evidencia es indispensable.
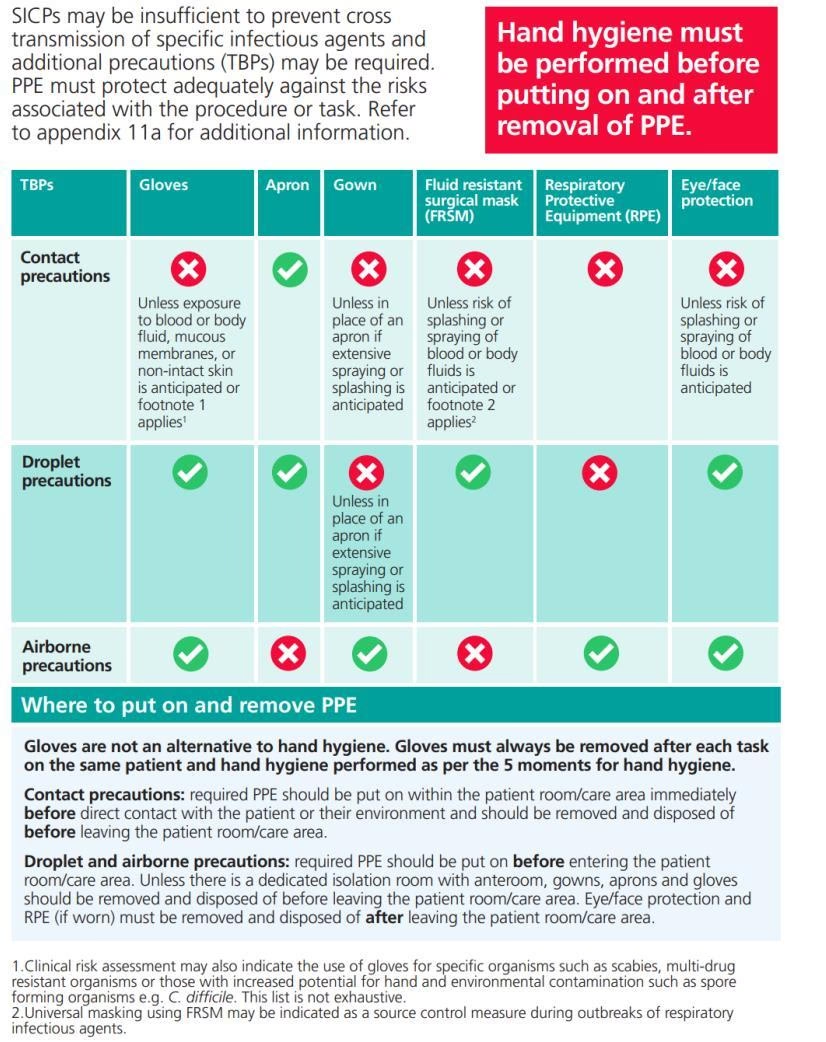
- Patógenos Invisibles: Un Ejército Silencioso en el Entorno Sanitario
- Identificando los Escondites: ¿Dónde se Ocultan los Patógenos?
- Las Manos: El Puente Entre el Entorno y el Paciente
- La Evidencia Habla: Cómo la Limpieza Detiene los Brotes
- Más Allá de la Inspección Visual: Midiendo la Limpieza Real
- Preguntas Frecuentes (FAQ)
Patógenos Invisibles: Un Ejército Silencioso en el Entorno Sanitario
Si un microorganismo patógeno puede sobrevivir fuera del cuerpo humano, existe el riesgo de que sea transferido a un paciente vulnerable a través de las manos o corrientes de aire. La capacidad de supervivencia de estos agentes es alarmantemente larga, convirtiendo superficies inertes en reservorios activos de enfermedades. A diferencia de lo que se podría pensar, muchos de estos microbios son extremadamente resistentes a la desecación y pueden persistir durante días, meses e incluso años, a menos que se eliminen mediante un proceso de limpieza eficaz.
Los patógenos hospitalarios como Staphylococcus aureus resistente a la meticilina (SARM), enterococos resistentes a la vancomicina (ERV), Clostridium difficile y bacilos Gram-negativos multirresistentes son notorios por su persistencia. La siguiente tabla ilustra la longevidad de algunos de los patógenos más comunes en el entorno hospitalario:
| Patógeno | Tiempo de Supervivencia en Superficies | Reservorios Comunes |
|---|---|---|
| Staphylococcus aureus resistente a la meticilina (SARM) | Días a más de un año | Polvo, barandillas de camas, mesas, equipos médicos |
| Enterococos resistentes a la vancomicina (ERV) | Días hasta 4 años | Muebles, equipos, superficies de baños |
| Clostridium difficile (esporas) | Hasta 5 meses | Inodoros, cómodas, suelos, manos del personal |
| Acinetobacter baumannii | Meses hasta 3 años | Polvo, superficies secas, equipos de monitoreo, teclados |
| Pseudomonas aeruginosa | Días hasta 5 semanas (en suelos secos) | Fregaderos, grifos, duchas, desagües (biofilms) |
| Norovirus | Días hasta 2 meses | Superficies de baños, equipos clínicos, pomos de puertas |
Esta capacidad de supervivencia demuestra que el entorno sanitario es un facilitador clave para la transmisión cruzada, un riesgo que se magnifica por factores como la alta ocupación de camas, la escasez de personal y el rápido movimiento de pacientes entre diferentes áreas del hospital.
Identificando los Escondites: ¿Dónde se Ocultan los Patógenos?
Los microorganismos pueden encontrarse en casi cualquier superficie, desde el aire y los suelos hasta el mobiliario y los equipos clínicos. Sin embargo, ciertos patógenos tienen predilección por hábitats específicos:
- Zonas Húmedas: Organismos Gram-negativos como Pseudomonas y Stenotrophomonas prosperan en lugares húmedos como grifos, fregaderos, duchas y desagües, donde forman biofilms resistentes.
- Zonas Secas y Polvorientas: Patógenos como SARM y Acinetobacter se encuentran frecuentemente en el polvo acumulado en superficies de difícil acceso como estanterías altas, la parte superior de monitores y teclados de ordenador.
- Áreas de Baño: Microorganismos de origen gastrointestinal como C. difficile, ERV y norovirus se concentran en baños, inodoros y cómodas, aunque su alta capacidad de supervivencia les permite dispersarse a muchas otras áreas.
El mayor riesgo de transmisión, sin embargo, proviene de los puntos de alto contacto cercanos al paciente. Superficies como las barandillas de la cama, la mesa auxiliar, el timbre de llamada y las bombas de infusión son tocadas constantemente por el personal sanitario, los visitantes y el propio paciente. La contaminación de estos sitios crea una oportunidad constante para que las manos se contaminen y transfieran los patógenos directamente al paciente o a otras superficies, perpetuando el ciclo de infección.
Las Manos: El Puente Entre el Entorno y el Paciente
Las manos son el principal vehículo de transmisión de microorganismos en el entorno sanitario. Un trabajador de la salud puede tocar una superficie contaminada, como la barandilla de una cama, y sin una higiene de manos adecuada, transferir ese patógeno al siguiente paciente que atiende. Estudios han demostrado que el personal sanitario tiene la misma probabilidad de contaminar sus manos al tocar el entorno del paciente que al tocar al propio paciente.
La higiene de manos es una medida de control fundamental, pero su eficacia se ve comprometida si el entorno permanece contaminado. Incluso con un cumplimiento perfecto de la higiene de manos, si las superficies no se limpian adecuadamente, las manos volverán a contaminarse casi de inmediato. Por lo tanto, la limpieza ambiental y la higiene de manos no son medidas excluyentes, sino dos estrategias complementarias e inseparables para romper la cadena de transmisión.
La Evidencia Habla: Cómo la Limpieza Detiene los Brotes
Aunque es difícil aislar el efecto de la limpieza de otras medidas de control, numerosos informes de brotes hospitalarios demuestran que la mejora de los protocolos de limpieza es un componente crucial para su contención.
Control de SARM y ERV
Ensayos controlados han demostrado que mejorar la limpieza de las salas, centrándose específicamente en los puntos de alto contacto, reduce significativamente las tasas de adquisición de SARM por parte de los pacientes. En un estudio, duplicar las horas de limpieza en una sala urológica durante un brote de SARM condujo a una disminución inmediata en el número de pacientes afectados. De manera similar, para el ERV, la aplicación de medidas de limpieza reforzadas, junto con una mejor higiene de manos, se ha asociado con una menor contaminación de las superficies y una reducción significativa de la transmisión cruzada entre pacientes.
La Lucha contra Clostridium difficile
Las esporas de C. difficile son notoriamente resistentes a los detergentes comunes. Los estudios han demostrado que la limpieza terminal de las habitaciones de pacientes infectados con productos a base de hipoclorito (lejía) reduce drásticamente la contaminación ambiental y disminuye significativamente la incidencia de nuevas infecciones en los pacientes posteriores que ocupan esas habitaciones. En un hospital, la implementación de la limpieza diaria con toallitas de lejía en dos salas con alta incidencia de C. difficile resultó en una reducción de siete veces en el número de casos.

Contención de Acinetobacter y otros Gram-negativos
Los brotes de Acinetobacter baumannii multirresistente, especialmente en unidades de cuidados intensivos (UCI), a menudo se han relacionado con una contaminación ambiental generalizada. En varios casos, los brotes solo pudieron ser controlados después de cerrar las unidades para una limpieza y desinfección terminal exhaustiva. La limpieza dirigida de equipos recién introducidos, como teclados de ordenador, también ha demostrado ser eficaz para detener la transmisión.
Más Allá de la Inspección Visual: Midiendo la Limpieza Real
Como hemos establecido, la suciedad visible no se correlaciona necesariamente con el riesgo de infección. Por ello, se necesitan métodos científicos para evaluar la eficacia de la limpieza.
- Bioluminiscencia de ATP: Esta tecnología mide el trifosfato de adenosina (ATP), una molécula presente en todas las células vivas (incluidas bacterias, levaduras y células humanas). Proporciona una lectura numérica instantánea que indica el nivel de materia orgánica en una superficie.
- Cultivos Microbiológicos: Consisten en tomar muestras de las superficies y cultivarlas en el laboratorio para contar el número de unidades formadoras de colonias (UFC). Este método permite identificar los tipos de microorganismos presentes.
Establecer puntos de referencia (benchmarks) de limpieza basados en estos métodos y monitorizar regularmente el rendimiento del personal de limpieza, proporcionando retroalimentación y formación continua, ha demostrado mejorar drásticamente los estándares de higiene y reducir la presencia de patógenos hospitalarios.
Preguntas Frecuentes (FAQ)
A continuación, respondemos algunas de las dudas más comunes sobre este tema:
¿Un hospital que parece limpio es siempre seguro?
No necesariamente. Los microorganismos patógenos son invisibles al ojo humano. Una superficie puede parecer limpia pero estar altamente contaminada. La verdadera limpieza debe ser verificada con métodos científicos que midan la carga microbiana.
¿Qué superficies son las más peligrosas en un hospital?
Las superficies de alto contacto y las que están más cerca del paciente son las más críticas. Esto incluye barandillas de camas, mesas de noche, bombas de infusión, timbres de llamada, interruptores de luz y pomos de puertas.
¿Es suficiente limpiar solo con detergente?
La limpieza con detergente y agua es el primer paso esencial y el más importante, ya que elimina físicamente la suciedad, la materia orgánica y una gran cantidad de microbios. La desinfección (usando productos químicos para matar los microbios restantes) es a menudo un segundo paso necesario, especialmente en áreas de alto riesgo o durante brotes.
Si el personal se lava las manos, ¿por qué sigue siendo tan importante la limpieza del entorno?
Porque el entorno actúa como un reservorio constante. Incluso si el personal tiene una higiene de manos impecable, sus manos o guantes pueden volver a contaminarse segundos después al tocar una superficie contaminada. Un entorno limpio reduce la probabilidad de esta recontaminación, haciendo que la higiene de manos sea mucho más efectiva.
En conclusión, la limpieza y desinfección del entorno hospitalario no deben ser vistas como una tarea secundaria o meramente hotelera. Son una intervención clínica de primera línea, tan crucial como la higiene de manos o el uso adecuado de antibióticos. Invertir en programas de limpieza bien estructurados, con personal capacitado, recursos adecuados y una supervisión basada en la ciencia, es invertir directamente en la seguridad del paciente y en la prevención de infecciones que pueden tener consecuencias devastadoras.
Si quieres conocer otros artículos parecidos a Limpieza Hospitalaria: Barrera Contra Infecciones puedes visitar la categoría Ecología.
