28/09/2012
La osteomielitis es una afección médica seria que, aunque no muy conocida por el público general, representa un desafío significativo tanto para los pacientes como para los profesionales de la salud. Se trata de una inflamación del hueso, pero no una inflamación cualquiera; es causada por una infección que puede llegar a ser devastadora si no se trata de manera adecuada y oportuna. Comprender sus causas, reconocer sus síntomas y conocer las estrategias de tratamiento es fundamental para combatir esta enfermedad y minimizar sus posibles secuelas, que pueden ir desde la pérdida de movilidad hasta complicaciones que pongan en riesgo una extremidad.
- ¿Qué es Exactamente la Osteomielitis?
- Causas y Factores de Riesgo: ¿Quién Está en Peligro?
- Los Culpables Invisibles: Microorganismos que Causan la Infección
- Señales de Alarma: Cómo Reconocer los Síntomas
- El Camino Hacia el Diagnóstico Preciso
- Estrategias de Tratamiento: Un Enfoque Combinado
- Preguntas Frecuentes (FAQ) sobre la Osteomielitis
¿Qué es Exactamente la Osteomielitis?
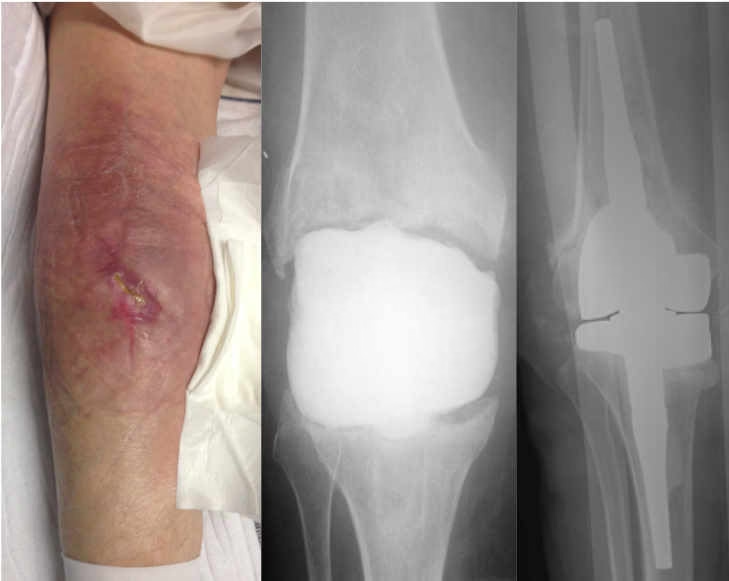
En términos sencillos, la osteomielitis es la infección del tejido óseo. Un organismo infeccioso, generalmente una bacteria, logra alcanzar el hueso y comienza a multiplicarse, desencadenando una respuesta inflamatoria. El hueso, a diferencia de otros tejidos como la piel, tiene una estructura rígida y un suministro de sangre particular, lo que hace que combatir una infección en su interior sea especialmente complicado. La infección puede provocar la muerte del tejido óseo (necrosis), la formación de abscesos y la destrucción progresiva del hueso afectado.
Existen tres vías principales por las cuales los gérmenes pueden llegar al hueso:
- Diseminación hematógena: La bacteria viaja a través del torrente sanguíneo desde otro foco infeccioso en el cuerpo (por ejemplo, una infección urinaria o pulmonar) y se asienta en el hueso. Esta vía es responsable de aproximadamente el 20% de los casos.
- Diseminación por contigüidad: La infección se extiende al hueso desde tejidos blandos adyacentes que ya están infectados. Un ejemplo clásico es una úlcera del pie diabético que se profundiza hasta alcanzar el hueso.
- Inoculación directa: El microorganismo entra en contacto directo con el hueso. Esta es la causa más frecuente (47%) y suele ocurrir después de un traumatismo, como una fractura abierta, o durante una cirugía ósea, como la colocación de una prótesis o placas metálicas.
Causas y Factores de Riesgo: ¿Quién Está en Peligro?
Si bien cualquiera puede desarrollar osteomielitis, existen ciertos factores que aumentan considerablemente el riesgo. La causa más común es la postraumática, pero la insuficiencia vascular, especialmente en pacientes diabéticos, representa un gran porcentaje de los casos (34%).
Los principales factores de riesgo incluyen:
- Traumatismos recientes: Fracturas óseas graves, sobre todo si son abiertas (el hueso rompe la piel).
- Cirugías ortopédicas: La colocación de prótesis articulares, clavos o placas para reparar fracturas.
- Diabetes mellitus: Los pacientes diabéticos a menudo sufren de mala circulación (insuficiencia vascular) y daño en los nervios (neuropatía), especialmente en los pies. Una pequeña herida puede pasar desapercibida, infectarse y extenderse al hueso sin que el paciente sienta dolor.
- Enfermedades que debilitan el sistema inmunitario: Condiciones como el VIH/SIDA o estar bajo tratamiento con quimioterapia o fármacos inmunosupresores.
- Trastornos circulatorios: Cualquier enfermedad que afecte el flujo sanguíneo, como la enfermedad arterial periférica.
Los Culpables Invisibles: Microorganismos que Causan la Infección
El principal agente patógeno detrás de la osteomielitis es, en aproximadamente el 90% de los casos, una bacteria llamada Staphylococcus aureus. Este germen es comúnmente encontrado en la piel y en las fosas nasales de muchas personas sanas, pero puede volverse peligroso si encuentra una puerta de entrada al interior del cuerpo y llega al hueso.
Sin embargo, no es el único culpable. Prácticamente cualquier microorganismo puede causar una infección ósea. En los últimos años, se ha observado un aumento en la frecuencia de infecciones causadas por bacterias Gram negativas. La correcta identificación del agente causal es absolutamente crucial para garantizar el mejor tratamiento posible. Por esta razón, la realización de una biopsia ósea para obtener una muestra y cultivarla en el laboratorio es un paso diagnóstico fundamental.
Señales de Alarma: Cómo Reconocer los Síntomas
El cuadro clínico de la osteomielitis puede variar, pero generalmente incluye síntomas localizados en la zona del hueso afectado. Es vital prestar atención a estas señales:
- Dolor óseo: Un dolor profundo, constante y que empeora con el movimiento.
- Inflamación y enrojecimiento: La piel sobre el hueso afectado puede verse hinchada, roja y sentirse caliente al tacto.
- Fiebre y malestar general: Pueden presentarse escalofríos, sudoración y una sensación general de enfermedad, similar a una gripe.
- Drenaje de pus: En algunos casos, se puede formar un trayecto fistuloso desde el hueso infectado hasta la piel, por donde drena material purulento.
- Limitación del movimiento: Si la infección está cerca de una articulación, puede causar dolor y dificultad para mover la extremidad.
El Camino Hacia el Diagnóstico Preciso
Diagnosticar la osteomielitis requiere una combinación de evaluación clínica, estudios de imagen y pruebas de laboratorio. Un diagnóstico certero es el primer paso para un tratamiento exitoso.
El proceso diagnóstico suele incluir:
- Examen Físico: El médico evaluará la zona afectada en busca de los signos mencionados. En pacientes con úlceras, la "prueba del estilete" (probe-to-bone test), que consiste en explorar la herida con una sonda estéril para ver si se toca el hueso, es un indicador muy fiable de osteomielitis.
- Diagnóstico por Imagen:
- Radiografías simples: Pueden mostrar signos de daño óseo como erosión o reacción del periostio, pero estos cambios pueden tardar semanas en aparecer.
- Gammagrafía ósea: Es una prueba más sensible para detectar la infección en sus etapas iniciales.
- Resonancia Magnética (RM): Es la técnica de imagen de elección, ya que ofrece un detalle excelente de la extensión de la infección tanto en el hueso como en los tejidos blandos circundantes.
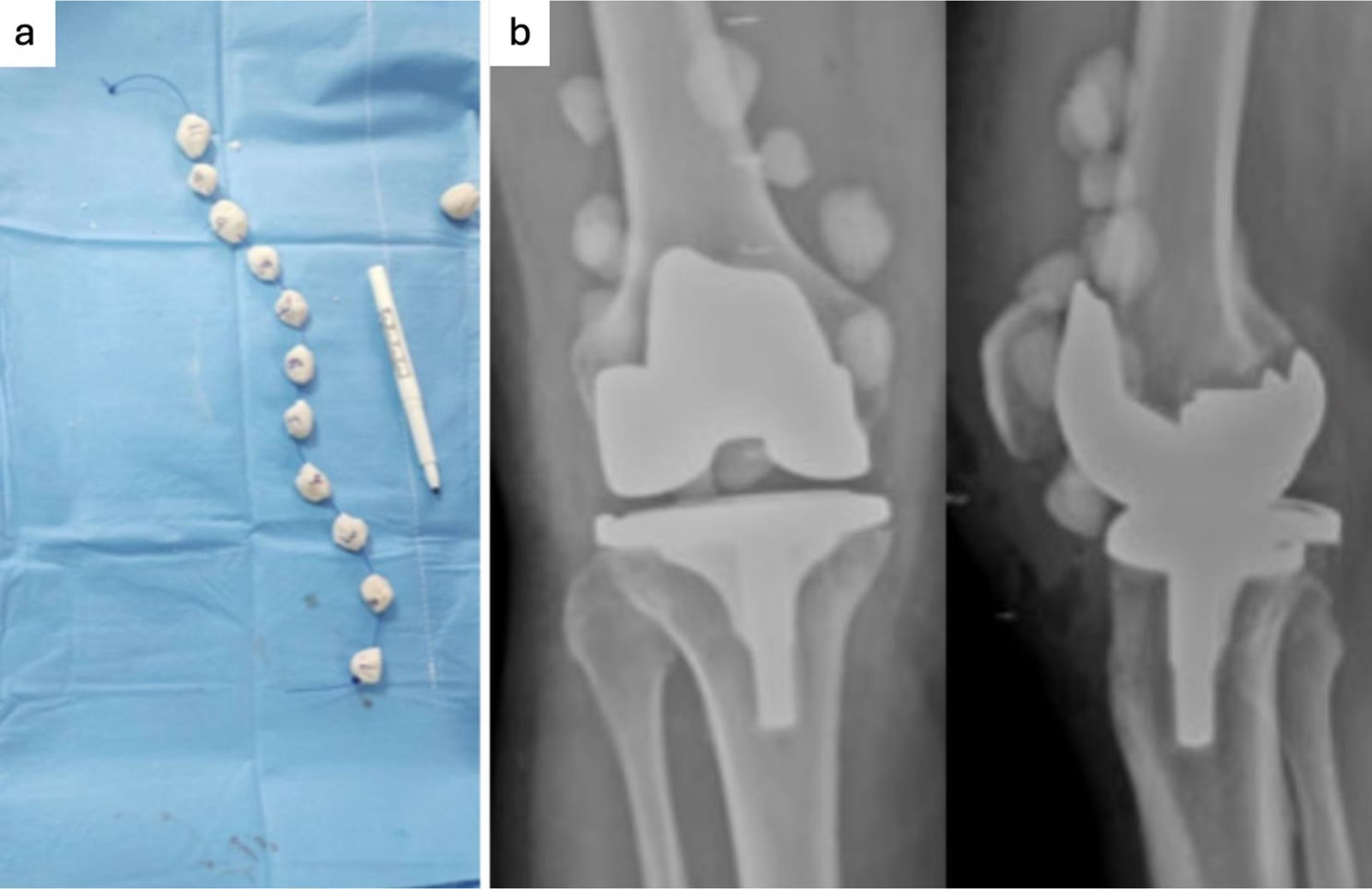
- Análisis de Laboratorio y Biopsia: La realización de una biopsia del hueso afectado, ya sea con aguja o mediante una pequeña cirugía abierta, es el estándar de oro. La muestra obtenida se envía al laboratorio de microbiología para cultivo, lo que permite identificar el germen exacto y determinar a qué antibióticos es sensible. Este paso es fundamental para dirigir el tratamiento y debe realizarse, si es posible, antes de iniciar la terapia antimicrobiana.
Estrategias de Tratamiento: Un Enfoque Combinado
El tratamiento de la osteomielitis es un proceso largo y complejo que se basa en dos pilares fundamentales: la terapia antimicrobiana y el desbridamiento quirúrgico. El objetivo es doble: erradicar la infección y preservar la mayor cantidad de hueso y tejido sano posible.
Terapia con Antibióticos: El Ataque Farmacológico
Los antibióticos son la piedra angular del tratamiento. Debido a que la penetración de estos fármacos en el tejido óseo es limitada, se requieren dosis altas y tratamientos prolongados. La duración óptima no está completamente definida, pero la recomendación general es continuar con el tratamiento durante al menos cuatro a seis semanas, a menudo comenzando por vía intravenosa (IV).
- Tratamiento dirigido: Es el ideal, basado en los resultados del cultivo de la biopsia ósea.
- Tratamiento empírico: Si no se puede identificar el organismo, se inicia un tratamiento que cubra los patógenos más probables, principalmente S. aureus. Para ello se utilizan fármacos como la Cloxacilina o la Vancomicina (esta última en zonas con alta prevalencia de estafilococos resistentes).
Desbridamiento Quirúrgico: La Limpieza Necesaria
En muchos casos, los antibióticos por sí solos no son suficientes. La cirugía es necesaria para extirpar todo el tejido óseo muerto o infectado, así como cualquier material extraño (como placas, tornillos o prótesis) que pueda estar sirviendo de refugio para las bacterias. Este procedimiento se conoce como desbridamiento. El espacio vacío que queda puede rellenarse con injertos de hueso o materiales especiales que liberan antibióticos localmente para ayudar a la curación.
Tabla Comparativa: Enfoques de Tratamiento
| Característica | Terapia con Antibióticos | Desbridamiento Quirúrgico |
|---|---|---|
| Objetivo Principal | Erradicar el microorganismo infeccioso a nivel sistémico y local. | Eliminar físicamente el tejido óseo y blando infectado o necrótico (muerto). |
| Cuándo se aplica | En todos los casos de osteomielitis. Es la base del tratamiento. | Cuando hay tejido necrótico, abscesos, presencia de implantes o la infección no responde a los antibióticos. |
| Procedimiento | Administración de fármacos por vía intravenosa (IV) u oral. | Intervención quirúrgica para limpiar la zona afectada, retirar implantes y, si es necesario, reconstruir el hueso. |
| Duración / Complejidad | Tratamiento largo, típicamente de 4 a 6 semanas o más. | Procedimiento puntual que puede requerir múltiples cirugías a lo largo del tiempo. |
Preguntas Frecuentes (FAQ) sobre la Osteomielitis
¿La osteomielitis es contagiosa?
No, la osteomielitis no es una enfermedad que se transmita de persona a persona. La infección está localizada en el hueso y no se propaga por el aire ni por contacto casual.
¿Se puede curar completamente?
Sí, la osteomielitis aguda, si se diagnostica a tiempo y se trata de forma agresiva, tiene altas tasas de curación. Sin embargo, la osteomielitis crónica puede ser muy difícil de erradicar por completo y, en ocasiones, puede reactivarse años después.
¿Por qué el tratamiento con antibióticos es tan largo?
El tratamiento es prolongado por dos razones principales: primero, porque los antibióticos tienen dificultades para alcanzar concentraciones efectivas dentro del tejido óseo; y segundo, porque es crucial asegurarse de que hasta la última bacteria haya sido eliminada para prevenir una recaída, que sería aún más difícil de tratar.
¿Qué sucede si tengo una prótesis de rodilla o cadera y se infecta?
Esta es una de las complicaciones más serias de la cirugía de reemplazo articular. El tratamiento suele implicar una o dos cirugías: una para retirar la prótesis infectada y limpiar a fondo la zona, seguida de un largo ciclo de antibióticos. Una vez que la infección está controlada, se puede realizar una segunda cirugía para implantar una nueva prótesis.
¿Un buen control de la diabetes puede prevenir la osteomielitis?
Un control estricto de los niveles de azúcar en sangre es fundamental. Ayuda a mejorar la circulación y la función del sistema inmunitario. Además, un cuidado meticuloso de los pies, revisándolos diariamente en busca de heridas, es la mejor estrategia de prevención para los pacientes diabéticos, ya que permite tratar cualquier lesión antes de que se infecte y se complique.
Si quieres conocer otros artículos parecidos a Tratamiento de la Osteomielitis: Guía Completa puedes visitar la categoría Ecología.
