15/08/1999
En el vasto universo de los microorganismos que nos rodean, existen actores silenciosos que, bajo las circunstancias adecuadas, pueden convertirse en verdaderos desafíos para la salud humana. Uno de ellos es Acinetobacter, un género de bacterias que habita comúnmente en el suelo y el agua, pero que ha encontrado en el entorno hospitalario un nicho ecológico perfecto para prosperar y causar infecciones graves. Comprender su biología, su forma de propagación y, sobre todo, cómo controlar su presencia en nuestro entorno, es fundamental para proteger a las personas más vulnerables. Este artículo profundiza en la naturaleza de Acinetobacter, desvelando por qué una bacteria ambiental se ha convertido en una de las principales preocupaciones en el ámbito de las infecciones asociadas a la atención sanitaria.
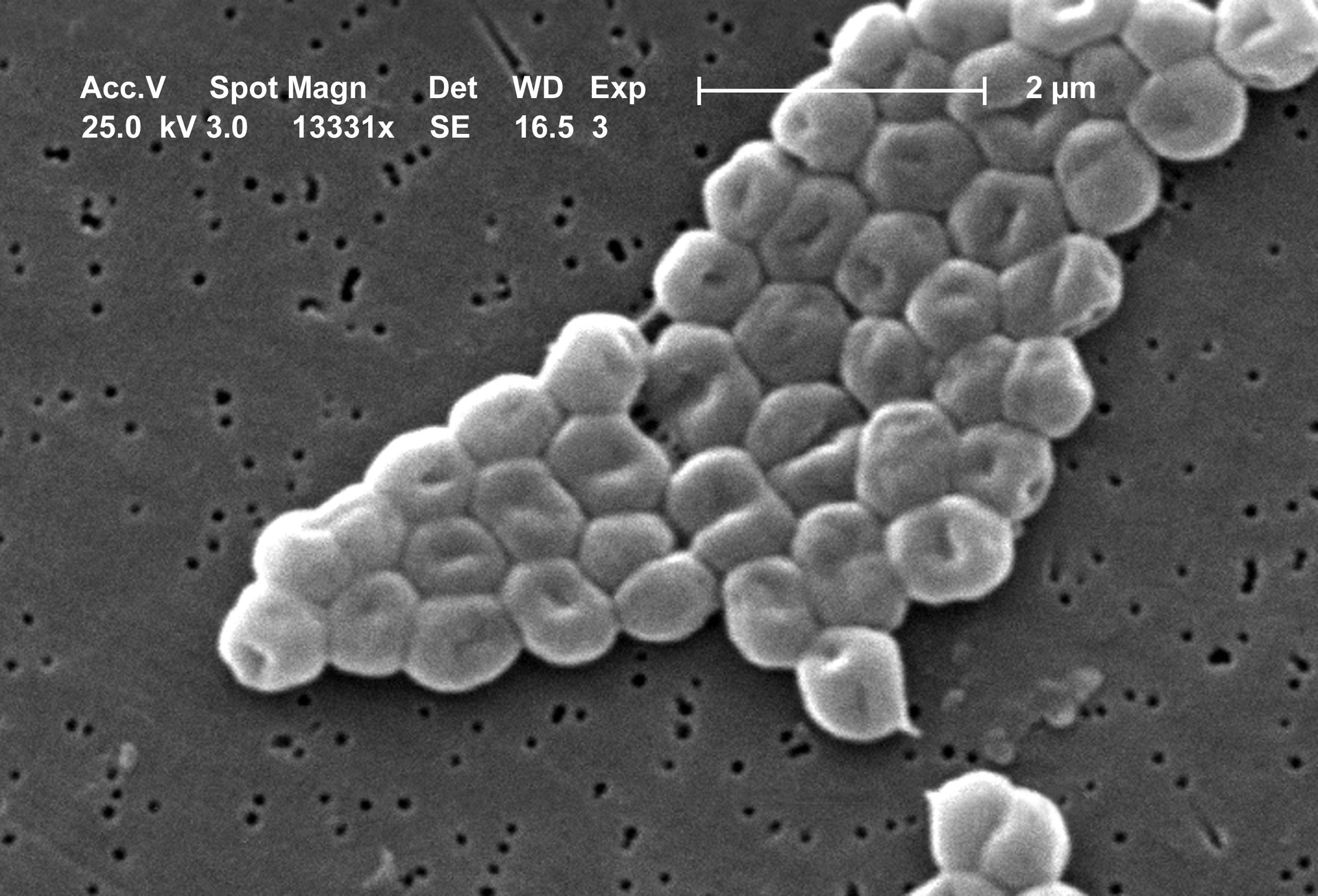
- ¿Qué es Acinetobacter? Un Microorganismo Ambiental Oportunista
- El Hábitat Ideal: Condiciones de Crecimiento y Reservorios
- La Infección por Acinetobacter: Síntomas y Diagnóstico
- Mecanismos de Transmisión y Supervivencia: El Poder del Biofilm
- Estrategias de Control y Prevención: Una Lucha Ambiental
- Preguntas Frecuentes (FAQ)
¿Qué es Acinetobacter? Un Microorganismo Ambiental Oportunista
Acinetobacter es un género de bacterias Gram-negativas, aerobias estrictas, lo que significa que necesitan oxígeno para sobrevivir. Aunque existen muchas especies, la más conocida y temida en el ámbito clínico es Acinetobacter baumannii, responsable de la mayoría de las infecciones en humanos. Su principal característica es su increíble capacidad de adaptación y supervivencia en condiciones adversas.
Se le considera un patógeno "oportunista". Esto quiere decir que para una persona sana con un sistema inmunitario fuerte, el contacto con Acinetobacter raramente supone un problema. Sin embargo, para pacientes hospitalizados, especialmente aquellos en Unidades de Cuidados Intensivos (UCI), con sistemas inmunitarios debilitados, heridas abiertas o que requieren dispositivos médicos invasivos como catéteres o respiradores, esta bacteria representa una amenaza significativa. Aprovecha la debilidad del huésped para establecer una infección, a menudo difícil de tratar por su notable resistencia a los antibióticos.
El Hábitat Ideal: Condiciones de Crecimiento y Reservorios
Para controlar un microorganismo, primero debemos entender dónde y cómo vive. Acinetobacter es un ejemplo perfecto de resiliencia ambiental. Puede sobrevivir durante largos períodos en superficies secas, pero su medio predilecto son los ambientes húmedos.
Condiciones de Crecimiento
La temperatura es un factor clave para su proliferación. Aunque es capaz de crecer en un rango bastante amplio, sus condiciones óptimas revelan por qué los hospitales son un entorno tan favorable para ella.
| Parámetro de Temperatura | Rango (°C) |
|---|---|
| Rango de Crecimiento General | 20 - 44 °C |
| Temperatura Óptima de Crecimiento | 30 - 35 °C |
| Temperatura Recomendada para Aislamiento | 30 °C |
Como se puede observar en la tabla, su temperatura óptima coincide con la temperatura corporal humana y las temperaturas ambientales cálidas, comunes en centros hospitalarios. Esto le permite colonizar tanto a pacientes como a superficies del entorno con gran facilidad.

Reservorios Principales
Si bien su reservorio natural es el suelo y el agua, en el contexto sanitario, los reservorios se multiplican. Cualquier superficie o equipo húmedo puede albergar la bacteria una vez contaminado: desde los grifos de agua, viales de medicamentos, recipientes para hielo, hasta los floreros. Sin embargo, el principal reservorio y vector de dispersión dentro de un hospital es el ser humano, ya sea a través de pacientes colonizados (que portan la bacteria sin síntomas) o infectados, y las manos del personal sanitario que pueden transportarla de un lugar a otro.
La Infección por Acinetobacter: Síntomas y Diagnóstico
Los síntomas de una infección por Acinetobacter son variados y dependen directamente del lugar del cuerpo donde la bacteria se ha establecido. Al no tener síntomas exclusivos, su diagnóstico siempre requiere confirmación por laboratorio.
- Infecciones Pulmonares (Neumonía): Frecuente en pacientes con ventilación mecánica. Causa fiebre, tos, dolor en el pecho y dificultad para respirar.
- Infecciones del Tracto Urinario: Más comunes en pacientes con catéteres urinarios. Provocan dolor o ardor al orinar, necesidad frecuente de ir al baño y orina turbia o con sangre.
- Infecciones de Heridas: Pueden ocurrir en heridas quirúrgicas o traumáticas, manifestándose con enrojecimiento, dolor, calor en la zona y acumulación de pus.
- Infecciones del Torrente Sanguíneo (Bacteriemia): Es la forma más grave. Causa fiebre alta, escalofríos, náuseas, mareos y una peligrosa bajada de la presión arterial que puede derivar en un shock séptico.
El diagnóstico se realiza mediante el análisis de muestras biológicas (sangre, orina, secreciones respiratorias, hisopados de heridas). Una vez que se aísla la bacteria, se realiza un antibiograma. Esta prueba es crucial, ya que expone a la bacteria a diferentes antibióticos para ver a cuáles es sensible y a cuáles es resistente, permitiendo al médico elegir el tratamiento más eficaz.
Mecanismos de Transmisión y Supervivencia: El Poder del Biofilm
La transmisión en el hospital ocurre principalmente por contacto. Puede ser directo, de persona a persona, o indirecto, que es el más común: tocar una superficie o un equipo contaminado (pomos de puertas, barandillas de camas, monitores) y luego tocarse la boca, la nariz, los ojos o una herida.
Una de las estrategias de supervivencia más formidables de Acinetobacter es su capacidad para formar un biofilm. Un biofilm es una comunidad de bacterias adheridas a una superficie y envueltas en una matriz protectora que ellas mismas producen. Esta capa pegajosa las protege de los desinfectantes, de los antibióticos y de la respuesta inmunitaria del cuerpo. Es por esto que Acinetobacter puede colonizar de forma persistente catéteres, tubos de ventilación y otros dispositivos médicos, convirtiéndolos en una fuente continua de infección y haciendo su erradicación extremadamente difícil.

Estrategias de Control y Prevención: Una Lucha Ambiental
Prevenir la propagación de Acinetobacter es un esfuerzo colectivo que implica una gestión rigurosa del "ecosistema" hospitalario. Las medidas son cruciales y deben ser seguidas por personal sanitario, pacientes y visitantes.
Medidas Fundamentales de Prevención
- Higiene de Manos: Es la medida más importante y eficaz. Lavarse las manos con agua y jabón o usar desinfectante a base de alcohol antes y después de cualquier contacto con un paciente o su entorno es vital.
- Limpieza y Desinfección Ambiental: El personal de limpieza debe utilizar desinfectantes de grado hospitalario eficaces contra Acinetobacter, prestando especial atención a las superficies de alto contacto.
- Uso de Equipos de Protección Personal (EPP): El personal sanitario debe usar guantes y batas al tratar con pacientes infectados o colonizados, especialmente aquellos en aislamiento.
- Aislamiento de Pacientes: Los pacientes con infección por Acinetobacter, sobre todo si es resistente a múltiples fármacos, suelen ser ubicados en habitaciones individuales para evitar la contaminación cruzada.
- Manejo de Dispositivos Médicos: Es fundamental la inserción aséptica y el cuidado riguroso de catéteres y otros dispositivos. Si se sospecha que un dispositivo es la fuente de infección, debe ser retirado o reemplazado.
- Uso Racional de Antibióticos: Evitar el uso innecesario de antibióticos ayuda a prevenir el desarrollo de cepas resistentes.
Preguntas Frecuentes (FAQ)
¿Es Acinetobacter peligroso para una persona sana fuera del hospital?
El riesgo es extremadamente bajo. Acinetobacter es un patógeno oportunista que afecta principalmente a personas con sistemas inmunitarios muy debilitados o con condiciones médicas graves preexistentes, casi siempre en un entorno hospitalario.
¿Por qué es tan difícil de eliminar de los hospitales?
Por dos razones principales: su alta resistencia a los antibióticos y su capacidad para sobrevivir en superficies durante mucho tiempo y formar biofilms, que lo protegen de la limpieza y desinfección convencionales.
¿Qué puedo hacer como visitante de un hospital para no propagar la bacteria?
La medida más importante es la higiene de manos. Lávate las manos o usa gel desinfectante al entrar y salir de la habitación del paciente y del hospital. Evita sentarte en la cama del paciente y tocar equipos médicos. Sigue siempre las indicaciones del personal del hospital.
¿La temperatura ambiente influye en su propagación?
Sí. Su capacidad para crecer bien a temperaturas que van desde la ambiente hasta la corporal (20-44°C) le permite sobrevivir y multiplicarse con facilidad tanto en superficies como en el cuerpo humano, haciendo del entorno hospitalario un lugar ideal para su proliferación.
Si quieres conocer otros artículos parecidos a Acinetobacter: Amenaza Ambiental Hospitalaria puedes visitar la categoría Ecología.
